どうも、金澤です。
日々、被害者の方に同行し、病院へ行くと、
勿論対応の良い病院・悪い病院。
明るい病院・暗い病院と色々な病院を目にします。
その中で、殆どの割合で当たるのは、
受付けの対応が良ければ、お医者さんは優しい!
鏡の法則とはまさにこの事、受付がハキハキと明るく感じが良ければ、お医者さんも高確率で人間ができたお医者さんです。
逆に、覚悟を決める時は、病院入った瞬間の空気が悪く、受付スタッフの対応が悪い時。これは覚悟を決める瞬間です。
しかし先日、とある病院で珍しい経験をしました。
病院に入り、受付で挨拶をしようと名刺を用意しておりました。
しかし受付は、しばらく私を無視。「業者が来やがった」位に思っているんでしょう。
目も絶対にあわせず徹底的に無視を食らいます。
様子を見て、隙を探します。待つ事1分…
挨拶をする為に名刺を手に取り、今か今かと相手のタイミングを計るも無視され待つ1分は、非常に長いですよ・・・
気まずい時間に耐えながらようやく見つけた隙の糸
見えた!!!隙の糸!!!!!!!
 ヒステリックを起こす直前の形相で対応されましたが、何とか医師面談を取り付ける事に成功。
ヒステリックを起こす直前の形相で対応されましたが、何とか医師面談を取り付ける事に成功。
とまあ、ここまではよくある事なのでどうってことは無いのですが、
このような受付は対応が悪く、こちらが笑顔で挨拶をしても、凄く高圧的な挨拶を返してきます。なんでかなー?
そんな受付の時は、先生もたいがい変わっているので、覚悟を決めます。
しかし今回は逆。
診察室に呼ばれてビックリ、とっても優しい先生なのです。
診断書の内容も打合せができて、こちらの要望を殆ど聞いてくれて、診断書に鉛筆で記載してくれました。
なんと、拍子抜けする位あっさりと終わったのです。こんなことはなかなかないが、ラッキーだなーと気分よくお会計を待っていました。
しかし、嵐は突然やってきます。
先程の無視するやや高圧的な受付はまだ序の口でした。奥の方から、ズシズシと、なにやらただならぬオーラをまとったボスがやってきました。
(勤務歴20年お局!病院のルールは私が作成!あなた、休み希望、連休取りすぎ。が口癖!)
このようなオーラ。まさにボスのような形相です。
あろうことかそのボスは、診断書の無いように口出しをしてくる始末。
先生と打合せをして書いて貰った内容に、これは書けない等と突っぱねてきます。
さすがのこれには金澤も怒りをこらえるのに必死です。
苦労に苦労を重ね、なんとか譲歩を引き出し、後遺症認定に必要な最低限の記載をしてもらうことにして事なきを得ましたが・・・
受付けは医者じゃありませんよ^^;
稀にこのような、鏡の法則が成り立たない病院もあると言う事です。
続きを読む »
 冷たい風の吹く中、辿り着いた整形外科は明るく、看護師さん・理学療法士さん達がきびきび動いています。受付の事務員さんもにこやか、すると当然のように院長先生も優しく丁寧・・良い病院は一貫しているのです。
冷たい風の吹く中、辿り着いた整形外科は明るく、看護師さん・理学療法士さん達がきびきび動いています。受付の事務員さんもにこやか、すると当然のように院長先生も優しく丁寧・・良い病院は一貫しているのです。



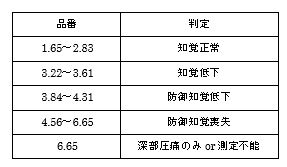
 TUGテストとは、Timed Up & Go Test の略です。
最近、水頭症の専門医と面談の機会があり、医師から教わった事を基に、日本運動器科学会さまのHPから引用、記事にまとめました。今後も高齢者のご相談・ご依頼者さまの介護や障害の評価として、度々目にするはずです。
TUGテストとは、Timed Up & Go Test の略です。
最近、水頭症の専門医と面談の機会があり、医師から教わった事を基に、日本運動器科学会さまのHPから引用、記事にまとめました。今後も高齢者のご相談・ご依頼者さまの介護や障害の評価として、度々目にするはずです。
 日誌、連投します1
12月22日、政府が2022年度の診療報酬改定について全体で0.94%マイナスとすることを決めたようです。その中で「リフィル処方箋の導入」というワードがありましたので、調べてみることにしました。
日誌、連投します1
12月22日、政府が2022年度の診療報酬改定について全体で0.94%マイナスとすることを決めたようです。その中で「リフィル処方箋の導入」というワードがありましたので、調べてみることにしました。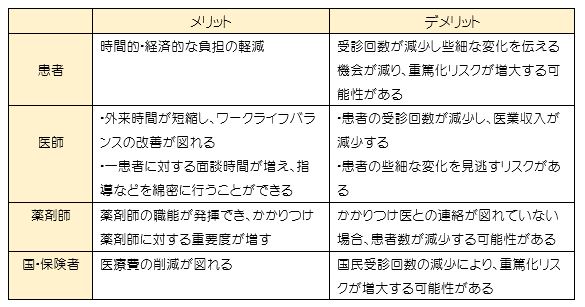
 おなじみの針とブラシは鞄の中に持っているよ
おなじみの針とブラシは鞄の中に持っているよ
 鬱の検査シリーズ
QIDS-Jとは、Quick Inventory of Depressive Symptomatology(※JはJapaneseのことだと思います。)の略で簡易抑うつ症状尺度と呼ばれています。この検査は、16項目の自己記入式の評価尺度で、うつ病の重症度を評価できるほか、アメリカ精神医学会の診断基準DSM-IVの大うつ病性障害(中核的なうつ病)の診断基準に対応しているという特長を持っているようです。世界的に知られた精神科医ジョン ラッシュ先生によって開発され、世界10ヵ国以上で使用されています。尚、日本語版は慶応大学医学部の藤澤大介先生のグループによって作成されました。
それでは、質問について記載していきます。
鬱の検査シリーズ
QIDS-Jとは、Quick Inventory of Depressive Symptomatology(※JはJapaneseのことだと思います。)の略で簡易抑うつ症状尺度と呼ばれています。この検査は、16項目の自己記入式の評価尺度で、うつ病の重症度を評価できるほか、アメリカ精神医学会の診断基準DSM-IVの大うつ病性障害(中核的なうつ病)の診断基準に対応しているという特長を持っているようです。世界的に知られた精神科医ジョン ラッシュ先生によって開発され、世界10ヵ国以上で使用されています。尚、日本語版は慶応大学医学部の藤澤大介先生のグループによって作成されました。
それでは、質問について記載していきます。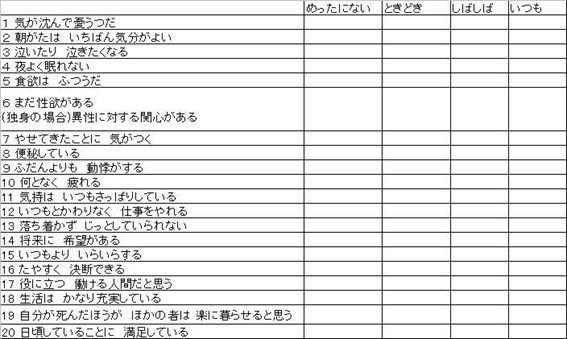 次の表がその質問に対応する評価です。
次の表がその質問に対応する評価です。 最後に整骨院でもできる電気とホットパットを指示、リハビリに通うよう言われました。正直、こんな気休めの理学療法で良くなるとは思えません。また、痛み止め薬の処方箋も持たされました。薬を飲む程の痛みではありません。この医師に腕をひねられさえしなければ・・。
理学療法の予約をせず、処方箋を破り捨て、この院への2度目はありませんでした。
最後に整骨院でもできる電気とホットパットを指示、リハビリに通うよう言われました。正直、こんな気休めの理学療法で良くなるとは思えません。また、痛み止め薬の処方箋も持たされました。薬を飲む程の痛みではありません。この医師に腕をひねられさえしなければ・・。
理学療法の予約をせず、処方箋を破り捨て、この院への2度目はありませんでした。

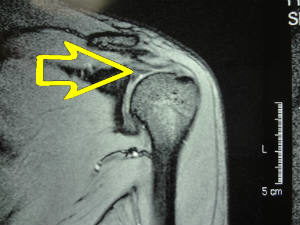 ←関節唇(MRI・T1冠状断)
←関節唇(MRI・T1冠状断)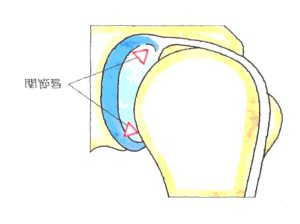 続きを読む »
続きを読む » 窪田 正孝さん主演ですが、放射線技師を主人公にしたドラマは初かと思います(実は放射線科医らしい。つまり医師免許を持ちながら、わざわざ放射線技師をやっている)。医師以外の医療従事者のドラマと言えば、何といっても看護師、ナースの話しかなかったと思います。その他、歯科医はあったと思いますが、理学療法士や柔道整復師のドラマは知りません。このドラマは医療関係者の注目はもちろん、私達にとっても興味深い場面ばかりです。普段接する整形外科医に次いで、放射線科医や放射線技師とも打ち合わせすることが多いのです。
窪田 正孝さん主演ですが、放射線技師を主人公にしたドラマは初かと思います(実は放射線科医らしい。つまり医師免許を持ちながら、わざわざ放射線技師をやっている)。医師以外の医療従事者のドラマと言えば、何といっても看護師、ナースの話しかなかったと思います。その他、歯科医はあったと思いますが、理学療法士や柔道整復師のドラマは知りません。このドラマは医療関係者の注目はもちろん、私達にとっても興味深い場面ばかりです。普段接する整形外科医に次いで、放射線科医や放射線技師とも打ち合わせすることが多いのです。 ヒステリックを起こす直前の形相で対応されましたが、何とか医師面談を取り付ける事に成功。
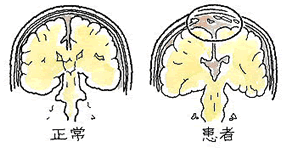
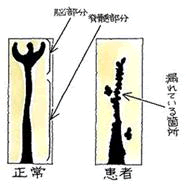
ヒステリックを起こす直前の形相で対応されましたが、何とか医師面談を取り付ける事に成功。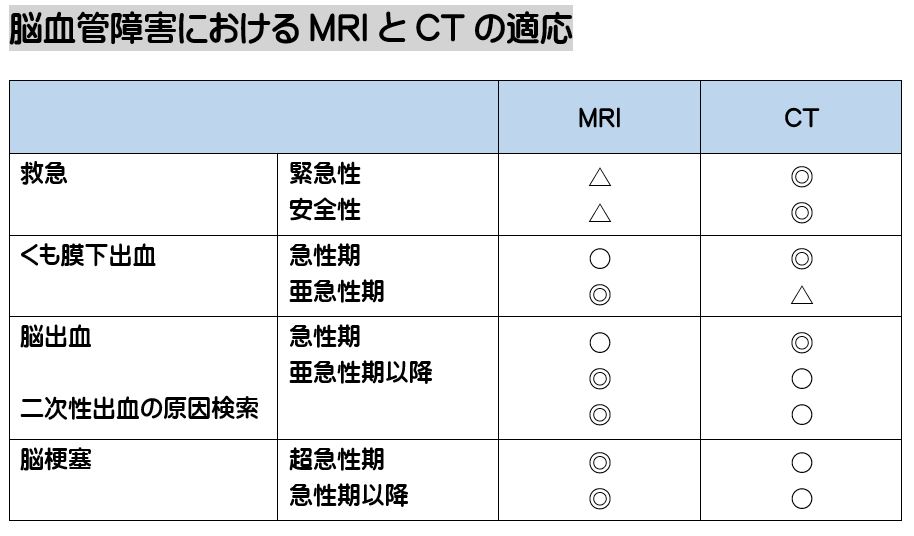 (井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)
(井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)




