セカンドオピニオンとは主治医の診断や治療方針を聞くだけではなく、他の医師の診断、意見を聞くことです。かなり一般的になってきたと思います。ただしその意義や重要性が広く浸透した一方で、「主治医に失礼」「心証を悪くする」といった不安から、躊躇(ちゅうちょ)する患者が多いもの事実です。また経験上、セカンドオピニオンに寛容、積極的な医師は診断書の記載や後遺障害立証への理解があり、患者おもいで協力的です。逆にセカンドオピニオンでへそを曲げる医師はまったく協力をしてくれません。
2月21日発売の週刊朝日MOOK「手術数でわかる いい病院2014」はその辺の事情を特集していました。記事から引用します。
医師に遠慮する患者さんの気持ちはわかるし、伝わってもきます。でも、こちらはまったく気にしていないし、それで万一の見落としが防げるならそのほうがいい」 そう言い切るのは日本医科大学武蔵小杉病院脳神経外科講師の太組一朗医師だ。もしセカンドオピニオンで異なる治療方針が提示されたら、患者の意見を尊重しながら治療方針を立てていくという。
 では、患者がセカンドオピニオンを取りたいと申し出て、医師は絶対に腹を立てないのかといえば、必ずしもそうとはいえない。一部の年配の医師や、若くても一つの術式にばかりこだわっている、言い換えれば、自分に自信がありすぎるような医師の中には、機嫌を悪くする医師が存在するのも事実だ。
では、患者がセカンドオピニオンを取りたいと申し出て、医師は絶対に腹を立てないのかといえば、必ずしもそうとはいえない。一部の年配の医師や、若くても一つの術式にばかりこだわっている、言い換えれば、自分に自信がありすぎるような医師の中には、機嫌を悪くする医師が存在するのも事実だ。
しかし、相手が医療の専門家である医師だからといって、何ものにも代えがたい健康や生命を預けるのは患者の側だ。「俺の言うこと」に従って命を差し出さなければならない理由などない。セカンドオピニオンを申し出て嫌な顔をされたら、それは医師を代えるチャンスと考えるべきだ。自分の考えだけを押し付ける医師とは、信頼関係が築けないだろう。
あるアンケートでは、セカンドオピニオンを取った経験のある人の7~8割が、「セカンドオピニオンを取ったことで主治医(元の医師)との信頼関係が深まった」と答えている。セカンドオピニオンは「疑い」ではなく「信頼」を得る手段なのだ。
では、どうすればセカンドオピニオンに好意的な医師と巡り合えるのだろう。前出の太組医師は苦笑しながらこう語る続きを読む »










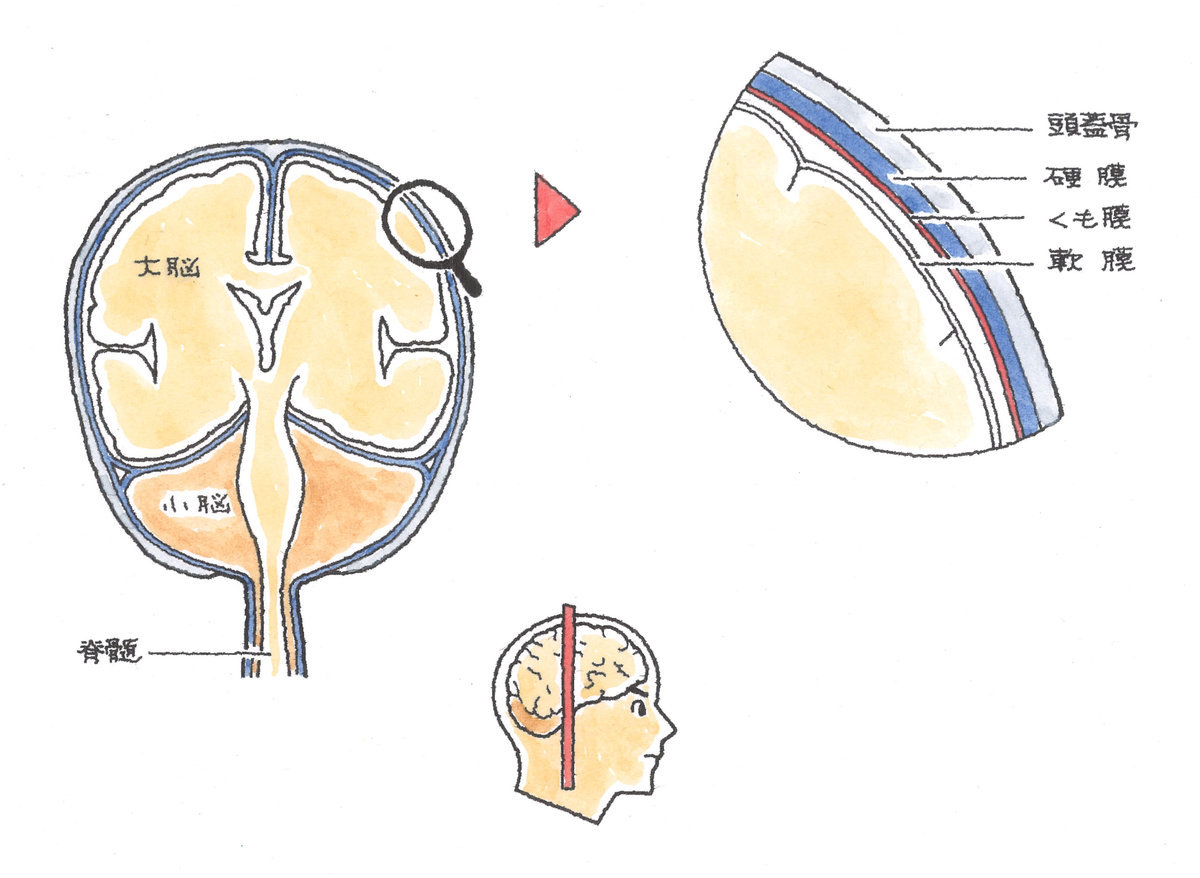 貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。
貯留した血液(血腫)量が少なく、脳に対する圧迫が軽度であれば深刻な症状とはなりませんが、血腫が増えて脳実質を強く圧迫するようになると、半身麻痺や言語障害などの神経症状を呈し、高次脳機能障害の原因となります。受傷初期では意識障害を来たし、圧迫が増大し続ければ命を落とします。





