GW前の記事を読んだ被害者さんから質問を頂きました。先日の記事は各関係者に対し色々と配慮が必要であるため、やや不明瞭な主張となってしまったかもしれません。
さて質問ですが、相談会でもよくあるパターンです。今度はわかり易く解説します。(Q&Aのモデルケースにすべく、少し脚色を加えてあります。)
Q)今年2月、交通事故(停車中に追突された)でむち打ちとなり、治療中です。直後から首の痛みのみならず吐き気、めまいがひどく最初の1週間は会社を休みました。その後、会社に復帰して週2回ほど整形外科に通っていましたが、先生はあまり熱心に診てくれません。そもそも退社後の時間では診察が終了してしまいます。すぐに遅くまでやっている近所の整骨院に転院しました。ここの先生は腕が良いとの評判で、確かに施術も丁寧で親切です。相手の保険会社も問題なく転院と治療費の支払いに応じてくれました。
しかし秋葉さんの記事を見て「整骨院での治療では後遺障害が認定が不利」とありました。最近は首から手先にかけてしびれもあり、あまりよくなっているとは言えません。また相手の保険屋さんも「もう3か月ですがそろそろどうですか?」とやんわりですが治療の終了と示談を迫ってきています。このまま整骨院で治療を継続でよいのでしょうか?先行きが不安です。
A) 原則から申し上げれば、患者がどのような治療方法を選択しようがそれは患者の自由です。むち打ちの症例について経験が豊富かつ適切な処置ができる病院であれば心配ないです。しかし下手な病院より整骨院の方が効果が高いことがあります。そのような意味では現在の整骨院を選択されたことは良いと思います。
 しかし何事もメリットだけではなくデメリットが存在します。本件の場合、しびれなど神経症状が発生しています。これについて病院の医師でなければその事実を診断できません。医師が「単なる捻挫・打撲ではなく、神経症状があること」を診断書に書けば、相手保険会社もそれなりに治療の延長を認めます。しかし現状、病院に行っていないので医師の診断を仰げません。では今更「治療は整骨院でやっていますので診断書だけ書いて下さい」と言ってもお医者さんは面白いわけがありません。その感情を抜きにしても、「しばらくの間、患者を診ていなかったので正確な診断ができない」と記載を拒否します。結果として保険会社から打切りを迫られても抗弁できなくなります。
しかし何事もメリットだけではなくデメリットが存在します。本件の場合、しびれなど神経症状が発生しています。これについて病院の医師でなければその事実を診断できません。医師が「単なる捻挫・打撲ではなく、神経症状があること」を診断書に書けば、相手保険会社もそれなりに治療の延長を認めます。しかし現状、病院に行っていないので医師の診断を仰げません。では今更「治療は整骨院でやっていますので診断書だけ書いて下さい」と言ってもお医者さんは面白いわけがありません。その感情を抜きにしても、「しばらくの間、患者を診ていなかったので正確な診断ができない」と記載を拒否します。結果として保険会社から打切りを迫られても抗弁できなくなります。
さらにこれから3か月後(受傷から半年)、保険会社がかなり強硬に治療費打ち切りを迫ってきます。もしその時点でも症状が残っているのなら、後遺障害の申請をしてある程度の保険金を確保する必要があります。後遺障害がなければ60~70万(保険会社基準)程度の慰謝料で解決ですが、14級9号の後遺障害が認定されればさらに75万円ほど(保険会社基準)加算されます。裁判基準ならさらに100万円以上増額する可能性もあります。後遺障害認定があるかないかでこれほど賠償金が変わるのです。ただし病院に通っていないと、この後遺障害の診断書を書いてもらえなくなる可能性が高いのです。
つまり、少なくとも医師の指示による転院、もしくは両者を併用した通院が必要だったのです。さらに言わば、後遺障害認定を視野に入れるなら病院中心の治療にすべきなのです。
昨今の整形外科ではリハビリ、理学療法(機能回復)と付随する緩和治療(症状を和らげる)に積極的です。理学療法士を抱え、設備の充実した個人開業医も増えています。この分野では目的はやや違いながら整骨院と商売敵の状態です。このような続きを読む »


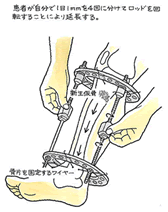


 続きを読む »
続きを読む »


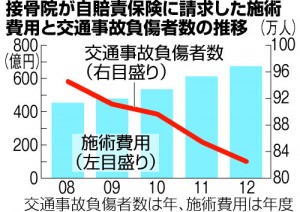
 【効果】
【効果】