日本生まれのアルツハイマー薬
 剤形:錠剤、細粒剤、ゼリー剤、ドライシロップ剤
薬価:D錠5mg1錠 334.7円
有効成分:ドネペジル
ジェネリック:ドネペジル塩酸塩「YD」(陽進堂)等
剤形:錠剤、細粒剤、ゼリー剤、ドライシロップ剤
薬価:D錠5mg1錠 334.7円
有効成分:ドネペジル
ジェネリック:ドネペジル塩酸塩「YD」(陽進堂)等
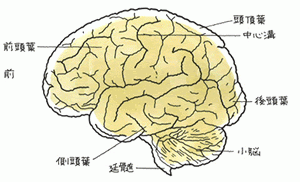
さまざまな種類に分類される認知症。そのうち、最も多いアルツハイマー型認知症が進むのを遅らせる薬です。
脳内のアセチルコリン分解酵素という物質のはたらきを邪魔することで症状の進行を遅らせることができます。軽度から中程度のアルツハイマー型認知症に用いられますが、病気そのものを治すのではなく、病状の進行を遅らせるための薬です。つまり、病状の変わらないことが、薬の効果を示しているといえます。また、薬の量は徐々に増えていきますが、これは薬の使い方であらかじめ定められているものですので過度に心配することはありません。
薬を飲むことが難しいお年寄りのためにさまざまな剤形が用意されています。また、ジェネリック品が多いことも特徴です。ジェネリック品を使用すると、薬の費用は5割~6割におさえることができます。
2014年中には、アルツハイマー型とは異なるレビー小体型というタイプの認知症への使用も認められました。レビー小体型認知症に効果がある薬としては世界初となります。 <「薬の教科書」(宝島社)監修 立川 康之 先生 より>
※ レビー小体とは、神経細胞に出来る特殊なたんぱく質で、レビー小体が大脳皮質や脳幹にたくさん集まってしまうことによって、神経細胞が壊れて減少し、認知症の症状が出現します。
 高齢者の高次脳機能障害では、認知症との切り分けが大変難しい案件が多いのです。医師ですら、高次脳機能障害ではなく認知症として片づけてしまっているケースを何件も見てきました。これから高齢者の交通事故が増えていくと予想されます。高次脳機能障害を扱える専門家を被害者、もしくはご家族が身ら選ばなくてはなりません。
高齢者の高次脳機能障害では、認知症との切り分けが大変難しい案件が多いのです。医師ですら、高次脳機能障害ではなく認知症として片づけてしまっているケースを何件も見てきました。これから高齢者の交通事故が増えていくと予想されます。高次脳機能障害を扱える専門家を被害者、もしくはご家族が身ら選ばなくてはなりません。
今日から4回シリーズで佐藤が解説します。現在、高齢者の高次脳機能障害を担当しています。





 剤形:錠剤、カプセル剤
薬価:00錠25mg1錠 38.6円
有効成分:トラマドール
慢性的な痛みや治療困難ながんの痛みを抑える薬です。痛みをおさえる神経系統の働きを高める効果があり、軽度から中等度の強さの痛みに用いるオピオイド鎮痛薬(弱オピオイド系)に分類されます。
剤形:錠剤、カプセル剤
薬価:00錠25mg1錠 38.6円
有効成分:トラマドール
慢性的な痛みや治療困難ながんの痛みを抑える薬です。痛みをおさえる神経系統の働きを高める効果があり、軽度から中等度の強さの痛みに用いるオピオイド鎮痛薬(弱オピオイド系)に分類されます。


 続きを読む »
続きを読む » 続きを読む »
続きを読む »