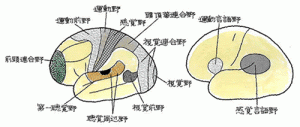
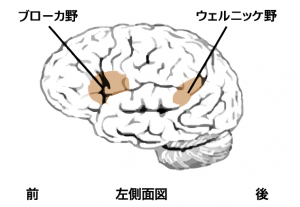
お盆明けは実績報告から。今月の「実務講座:高次脳機能障害」でも取り上げているテーマです。
脳障害による精神障害に神経系統の障害が加わる場合、神経系統の障害を含めて総合的に等級を決定するのか?、または精神の障害に併合するのか? 感覚器は併合の対象ですが、どうも教科書通りにいかないケースが見受けられます。これは研修会で参加される弁護士先生方と一緒に考えたいと思います。
本例は感覚器の一つ、嗅覚障害が併合されたケースです。このパターンがまず基本と思います。
【事案】
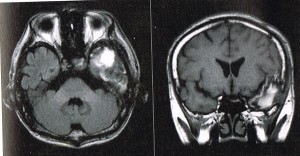
自動車で直進中、センターラインをオーバーして対向車と衝突、横転した。同乗していた女性は頭部を強打、前頭葉の脳挫傷となった。記銘力、遂行能力の低下、軽度の情動障害、性格変化が見られた。また匂いがまったくしないと訴えていた。
【問題点】
地方の出張相談会にご両親が相談にいらした。被害者本人は東京の大学に在籍のため都内に下宿しているとのこと。ご両親の委任を受け、都内で弁護士と対応を開始した。
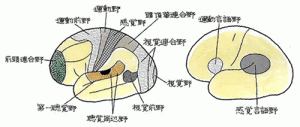
まず、嗅覚障害を明らかにするためT&Tオルファクトメーター検査を実施した。結果は「嗅覚脱失」となった。続いて脳神経外科の主治医と面談し、神経心理学検査の結果を回収する。いずれも標準値を超えており、いくつか追加検査が必要であったが、本人の学習歴からもすべて高数値を予想した。事実、学校の成績は保たれている。障害の程度はいずれも軽度で、一見はなんの障害もないように見えた。
【立証ポイント】
微妙な変化・低下を明らかにするために、家族や友人の観察と日常生活状況報告の作成に重きを置いた。都内のキャンパスへ訪問し、ご学友から細かく聞き取りを行った。さらにご両親へは何度も手紙をやり取りして情報を集める。その集積結果をまとめて主治医に提示し、障害の全容を把握していただいた。このプロセスを経た後で、診断書の記載となった。その後、診断書の細かな修正を粘り強く働きかけた。
結果は細かな変化を汲み取った7級の認定、そして嗅覚喪失で12級相当が併合され、併合6級となった。 続く賠償交渉では連携弁護士の請求に対し、相手保険会社は細かな計算の修正だけで請求額のほぼ全額を認め、異例の早期解決となった。立証が強固だとこのように「戦わずして勝つ」ことができるのです。
 経験では高次脳機能障害の3人に1人は嗅覚・味覚の異常があります。視覚、聴覚も含め、事前の聞き取り、観察が重要です。これら感覚器の障害が漏れて等級認定されていることが少なくないのでは?と危惧しています。
経験では高次脳機能障害の3人に1人は嗅覚・味覚の異常があります。視覚、聴覚も含め、事前の聞き取り、観察が重要です。これら感覚器の障害が漏れて等級認定されていることが少なくないのでは?と危惧しています。