(4)後遺障害のポイント
被害者側が注意すべきは、発作の回数に注目するのではなく、性格変化・人格低下の高次脳機能障害を、日常生活でつかみ取ることです。性格変化や人格低下は、被害者本人には自覚がなく、よほど注意していないと見落としてしまうことになるからです。 交通事故110番の宮尾氏によると、宮尾氏は保険調査員時代に「外傷性てんかん2級1号」を経験しています。以下、その経験則から、4段階の症状に分けて対策を提案しています。 【事案】歩行中、自動車に跳ねられ、頭蓋骨陥没骨折となった39歳会社員男性の件。神経心理学的テストの結果は、IQレベルで小学2年生程度の知能・情緒でした。治療先には、10回以上同行しており、季節・出来事・子どもの話も、普通にやりとりがあり、どこから見ても一般人でしたから、神経心理学検査の結果には、その低得点から非常に驚きました。専門医より、「今後、重大な判断や決断で、大きく(数値が)落ち込むことが予想される。」と説明を受けました。 ① 脳波上に、てんかん波を示す棘波=スパイク波が認められないとき
脳波上、大きな異常が認められなくても、予防的に抗痙攣剤の内服が指示されることが大半です。脳波上の異常が確認されないときは、てんかん発作を発症する可能性は、基本的にはありません。予防的に6カ月程度の抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。脳波上、異常がなければ、内服を停止、さらに3カ月ごとに2回の脳波検査を行って、治療終了です。後遺障害等級が認定されることはなく、将来、てんかん発作を発症することもありません。 ② 脳波検査で、境界波ですねと言われたとき
脳波検査で、α波や徐波が認められるときは、主治医より、上記の説明がなされます。やはり、抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。脳波検査で、異常波が消失した時点で、内服を停止し、さらに、3カ月ごとに2回の脳波検査を行って、変化がなければ、治療は終了します。後遺障害等級が認定されることはありません。 ③ てんかん発作はないが、脳波検査で、てんかん波=スパイク波が認められるとき
ここから、後遺障害等級の対象となるので、治療先を選択してフォローしなければなりません。抗痙攣剤を内服し、3カ月ごとに脳波検査を受けます。内服をキチンと守って、過激な運動を控えていれば、まず、てんかん発作の心配はありません。
てんかん波の終息時点で、抗痙攣剤の投与量を少なくしながら、さらに、3カ月ごとに脳波検査を続け、2回の脳波検査でてんかん波が認められないときは、内服を停止、さらに、3カ月ごとの脳波検査でチェック、私の経験則では、治療を完了するのに、約3年、最大で5年があります。
長期間に定説はありませんが、一般的に閉鎖的外傷で5年以内、開放性外傷では10年以内とされています。長期であっても、必ず、脳波は正常に復帰するので、過剰な心配は必要ありません。
続きを読む »




 ① 病態
① 病態 続きを読む »
続きを読む »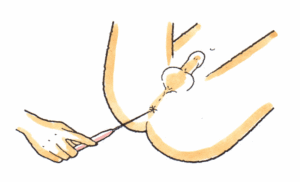
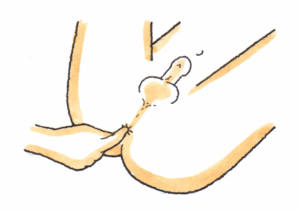 2、肛門括約筋の随意収縮
2、肛門括約筋の随意収縮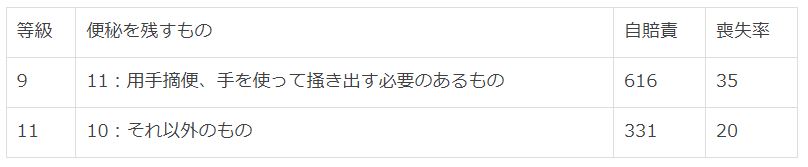
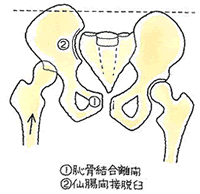 ② 症状
② 症状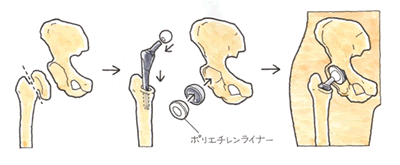 ④ 後遺障害のポイント
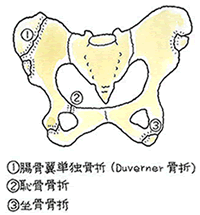
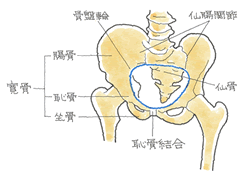
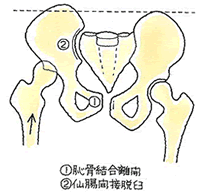
安定型の骨折でも触れましたが、骨盤の変形を問うことになります。そこを参照下さい。
👉
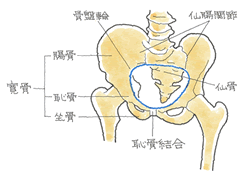
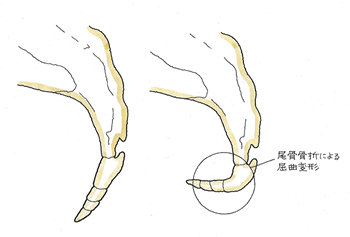
④ 後遺障害のポイント
安定型の骨折でも触れましたが、骨盤の変形を問うことになります。そこを参照下さい。
👉 
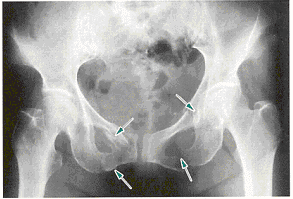
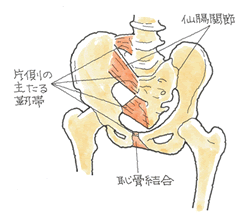
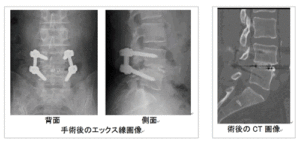
 圧迫骨折に対する術式?
交通事故外傷ではあまり馴染みがありませんが、骨粗しょう症の方や高齢者が転倒などの原因によって脊椎を圧迫骨折することがよくあります。骨粗しょう症患者は一千万人前後いると言われており、特に70歳以上の女性に多い病気です。交通事故外傷の圧迫骨折では保存療法が一般的であり、高い確率で11級7号か12級13号が認定されるでしょうが、今回は高齢者や骨粗しょう症患者が圧迫骨折をした場合に、どのような処置が施されるのか記載してみます。
圧迫骨折に対する術式?
交通事故外傷ではあまり馴染みがありませんが、骨粗しょう症の方や高齢者が転倒などの原因によって脊椎を圧迫骨折することがよくあります。骨粗しょう症患者は一千万人前後いると言われており、特に70歳以上の女性に多い病気です。交通事故外傷の圧迫骨折では保存療法が一般的であり、高い確率で11級7号か12級13号が認定されるでしょうが、今回は高齢者や骨粗しょう症患者が圧迫骨折をした場合に、どのような処置が施されるのか記載してみます。
 高齢者や骨粗しょう症患者は、圧迫骨折によって寝たきりの状態につながる危険性があるため、保存療法ではなく経皮的椎体形成術と呼ばれる手術を行うことが多いようです。経皮的椎体形成術はPVP若しくはVPとBKPに分類されます。どちらも同じような手術ではありますが、違いが少しあります。
高齢者や骨粗しょう症患者は、圧迫骨折によって寝たきりの状態につながる危険性があるため、保存療法ではなく経皮的椎体形成術と呼ばれる手術を行うことが多いようです。経皮的椎体形成術はPVP若しくはVPとBKPに分類されます。どちらも同じような手術ではありますが、違いが少しあります。

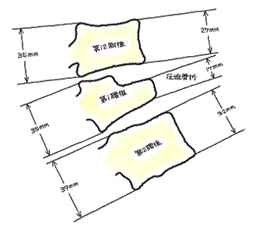
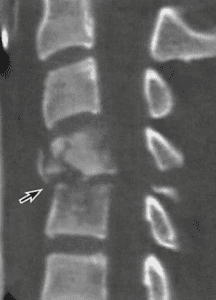 椎体骨折では比較的珍しい折れ方。医師によっては単に「破裂骨折」、単純に一つのかけらに分離する場合は「隅角骨折」と診断名を打つ場合もあります。秋葉事務所での等級認定にはなく、相談例として2件のみです。
(1)病態
椎体骨折では比較的珍しい折れ方。医師によっては単に「破裂骨折」、単純に一つのかけらに分離する場合は「隅角骨折」と診断名を打つ場合もあります。秋葉事務所での等級認定にはなく、相談例として2件のみです。
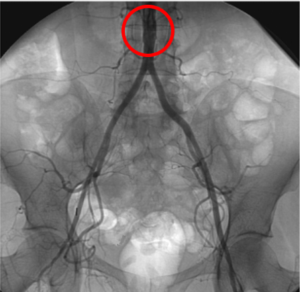
(1)病態 私が担当した被害者さんの中で、頚椎捻挫に伴う難聴や耳鳴りが発症したケースがいくつかありました。器質的損傷が認められる場合には、聴力検査や耳鳴りの検査で十分に後遺障害等級が認定されますが、そうではない場合には、認定を受けることは容易ではありません。基本的に調査事務所では、単純聴力検査の数値だけでは判断しません。その中でもごまかしがきかないABR検査について触れてみたいと思います。
私が担当した被害者さんの中で、頚椎捻挫に伴う難聴や耳鳴りが発症したケースがいくつかありました。器質的損傷が認められる場合には、聴力検査や耳鳴りの検査で十分に後遺障害等級が認定されますが、そうではない場合には、認定を受けることは容易ではありません。基本的に調査事務所では、単純聴力検査の数値だけでは判断しません。その中でもごまかしがきかないABR検査について触れてみたいと思います。
 一勝一敗・・か
一勝一敗・・か
 あくまで判定は基準に沿ったものですが、基準に1mm足りないからと言って、後遺症が無くなった訳ではありません。障害は残っているのです。この損害を回復すべく、弁護士が損害賠償を実現させることになります。
あくまで判定は基準に沿ったものですが、基準に1mm足りないからと言って、後遺症が無くなった訳ではありません。障害は残っているのです。この損害を回復すべく、弁護士が損害賠償を実現させることになります。 続きを読む »
続きを読む »