骨折の後遺障害認定において、癒合後、元通りの形に戻らなかった「変形癒合」とするか、骨の位置がズレた「転位」と見るか、完全にくっつかなかった「癒合不良」か、まったくくっつかない=1本の骨として連続性が失われた「仮関節(偽関節)」とするか・・・
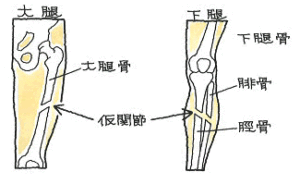
これらの判定は当然、医師が主にレントゲンやCT画像を観て判断するものです。治療を行った医師が臨床上の判断を下す場合、医師によって癒合状態の判断が分かれることがあります。例えば膝関節の「変形癒合」を判断する場合、関節機能としても通常の可動域に回復し、何より生活上問題ない場合、多少の変形があっても、直ちに「変形癒合」と断じないものです。それが微妙な変形であれば、医師の判断に違いがあって当然です。
一方で、自賠責保険や労災の認定基準は細かく設定されています。長官骨は屈曲変形・回旋変形○度など、数値が設定されています。また、鎖骨や肋骨の場合、「裸体で目立つか?」で評価されます。この場合、人体がおよそ左右対称であることから、左右差なども重要な判定材料です。やはり、臨床上の判断とは同一視できないものです。ここでも、審査側医師の主観による判定が懸念されます。
このような危惧、医師の主観も含め、臨床上の判断と保険上の基準の隔たりを埋めるべく、私たちは工夫をする毎日です。医師が「秋葉さん、この程度は変形じゃないよ」と言っても、丁寧に保険上の基準を説明して理解を得ます。例えば骨盤骨折の変形癒合の立証に際し、問題なく癒合を果たしたとして・・
1、骨折の癒合部、特に股関節部に骨棘形成(骨が尖ってしまう)はないか
2、骨盤の腸骨に左右のゆがみがないか
3、遊離骨片(骨のかけらが残ったもの)はないか
4、異所性骨化(骨癒合の際に、関係ない部分(筋肉等)に骨が生じる)はないか
ざっと、これらを確認して医師面談に臨み、診断書に癒合状態の記載を促します。加えて申請に際しても、自賠責の顧問医に対して該当画像に注目して頂くべく、変形等が顕著にわかる画像をピックアップして、その画像打出しを添付することがあります。
申請後、自賠責保険の顧問医はそれらデータを参考にしつつ、提出画像から読影判断します。これはあたかも申請側と審査側の答え合わせの作業に思えます。






