前回、足関節~足の各関節の名称、可動領域を確認しました。今日は専門医の臨床判断の方法です。病院同行の際にも医師の徒手検査に目を凝らして観察しています。損傷部の早期発見はここにかかっています。ここに医師の診断力が発揮されます。優秀な医師は以下の所見から即座にMRI検査の指示をします。
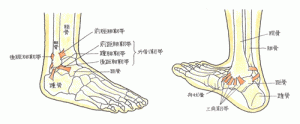
関節の所見の取り方の1例をご紹介します。時間的な目安として約5分ですべてをチェックできる事が理想です。
① 受傷機転を確認。
② 外側か内側かを判断する。
③ 足関節中間位にして踵腓靭帯から触っていく。
④ 腓骨筋腱からラインを見る。
⑤ 足根洞を触る。
⑥ リスフラン関節の痛みの有無、 二分靭帯の痛みの有無(踵骨・立方骨・舟状骨を狙って圧痛の有無を確認)、 三角靭帯の痛みの有無。
⑦ 前方引き出しテスト。
⑧ 各関節を一つずつ動かして、痛みや圧痛が無いかを確認。
⑨ どの靭帯が損傷しているのかを想定する。
これら所見の正確性を高めるためにも、まずは骨シェーマと靭帯との位置関係を理解し、 圧痛から調べていく事が望ましいです。また外側靭帯損傷と同様の受傷機転で発生する外傷には、距骨滑車骨軟骨骨折・踵骨前方突起骨折(二分靭帯損傷)・足根洞症候群等があります。
上記、所見の取り方でも靭帯性か骨性かで鑑別が難しい部位の確認をしたいと思います。
〇 外果側の圧痛
特に子どもの成長線にかぶったときに靭帯の真ん中に痛みが起こります。
〇 足根骨側
骨折の場合は荷重痛があって、関節面に問題があると考えましょう。
圧痛で判断する場合は、外果側は骨折を疑うため、鑑別として外果をタッピング(骨膜の場合は振動痛が必ずある)します。臨床では音叉を使用すると分かりやすいです。(近位部の靭帯損傷の場合、振動が強くないと分かりにくいですが、骨膜に何か問題がある場合、軽い振動でも分かりやすいです。)
〇 リスフラン靭帯
靭帯・骨(関節面)の場合も考えられます。
荷重痛でも分かりにくく、圧痛部位を確認しながらアーチを離開したり、アーチをつくったりしてみましょう。
⇒両側で痛い場合:靭帯性ではない。
⇒片側で痛い場合:張力が働いている方が靭帯の痛み。
⇒関節の場合:モビライゼーションを行って痛い場合は関節面の損傷を疑う。
* 診断を正確にするための触診は、靭帯は伸ばす・関節はぶつける・骨は振動痛がある、 を理解すると分かりやすいと思います。
(メディカルレポート:整形外科医 北村 大也 先生の記事から引用させていただきました。)






