歯突起骨折(しとっきこっせつ)
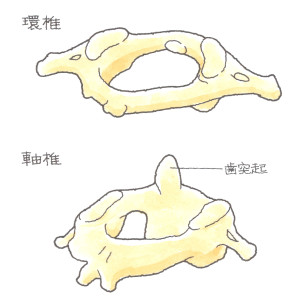
(1)病態
先に解説の環軸椎亜脱臼・脱臼は、交通事故などにより、後頭部方向から大きな外力が加わり、過屈曲が強制されることで、軸椎の歯突起が骨折、それに伴って、環椎が前方に転位し、環軸椎亜脱臼・脱臼を発症したものですが、同じ受傷機転でも、軸椎・歯突起の骨折は、亜脱臼に発展することなく、歯突起のみの骨折にとどまるものです。
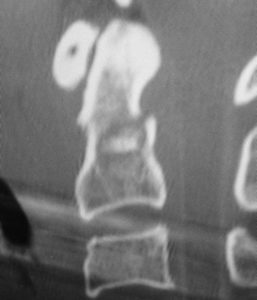
↓ 歯突起骨折のCT画像
(2)症状
骨折部の激痛、腫れ、変形が代表的な症状ですが、受傷時には、目立った症状がなく、数日または数週後に後部痛や斜頸を呈し、初めて診断されることがあります。高齢者では骨粗鬆症などが原因となり、転倒による頭部打撲などでも発生することがあります。
(3)診断と治療
XPで骨折が確認できないときは、CT、MRIで確定診断されています。カラーの装用と、ボルタレン、ロキソニンなど非ステロイド消炎鎮痛薬=NSAIDと健胃剤の内服を併用する保存的治療が中心でしたが、最近では、偽関節を防止する目的で、小さなスクリューによる歯突起固定術が積極的に行われています。

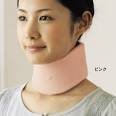
フィラディルフィアカラー(左)とソフトカラー(右)
(4)後遺障害のポイント
Ⅰ. 軸椎の変形と頚部の運動障害が、後遺障害のポイントになります。
Ⅱ. この傷病名では、後遺障害よりも、専門医が顕微鏡下で行う前方スクリュー固定術(AOSF)をお勧めします。AOSFと術後のフィラデルフィアカラーそしてソフトカラーの装用で、平均的には、4~5カ月で骨癒合が得られていると報告されています。
従来の、環軸椎後方固定術では、腸骨からの骨移植が必要で、骨癒合に6カ月以上を要し、頚椎の可動域もほとんどが失われたのですが、AOSFでは、頚椎可動域が失われず、骨移植の必要もなく、強固な内固定力が得られます。つまり、後遺症よりも、完治を目指すことになります。
Ⅲ. XPでは、通常、正面・側面・両斜位・開口位の4方向の撮影で骨折を確認するのですが、どうしても頭蓋骨が優先され、歯突起骨折が見落とされることがあります。追加的にCT、MRI検査がなされたときは、骨折の見落としはありません。
XPだけの撮影で、歯突起骨折が見落とされ、放置しておくと、骨折部が偽関節化し、骨折の不安定性により遅発的に脊髄損傷となることもあり、注意しなければなりません。
骨折なしとの診断であっても、類似の事故発生状況、症状であって、改善が得られないときは、医大系の整形外科で脊椎・脊髄の専門外来をネット検索し、専門医に診断を求めてください。
Ⅲ. 後遺障害は、AOSFの術後、4~5カ月を経過した時点で、3DCTとMRIの撮影を受けて、骨癒合状況を詳細に検証します。それに残存症状を組み合わせて、11級7号もしくは、頚部の神経症状で12級13号を目指します。亀裂骨折(ひびが入った)程度の骨折で、癒合に問題なければ14級9号に落ちます。
癒合不良から11級となった実例 
Ⅳ. 骨折の形状からAOSFが見送られ、環軸椎後方固定術が行われたときは、多くの場合、頚椎の可動が失われ8級2号が認定されます。骨採取した腸骨の変形が、裸体で確認できるときは12級5号となり、併合7級となりますが、僅かな量の骨採取ですから、これは、ほとんど期待できません。
次回 ⇒ 軸椎関節突起部骨折






