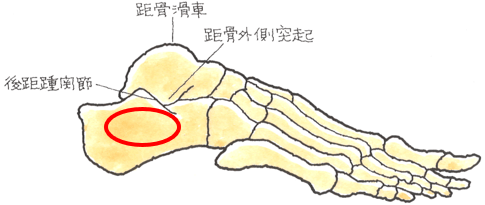
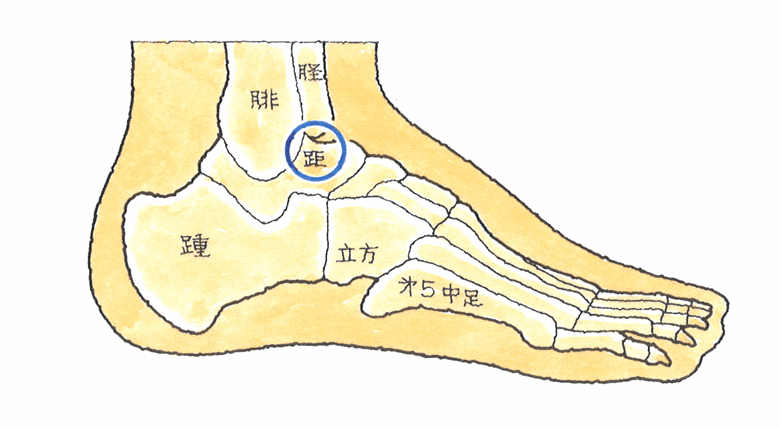
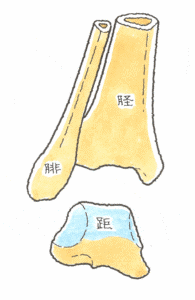
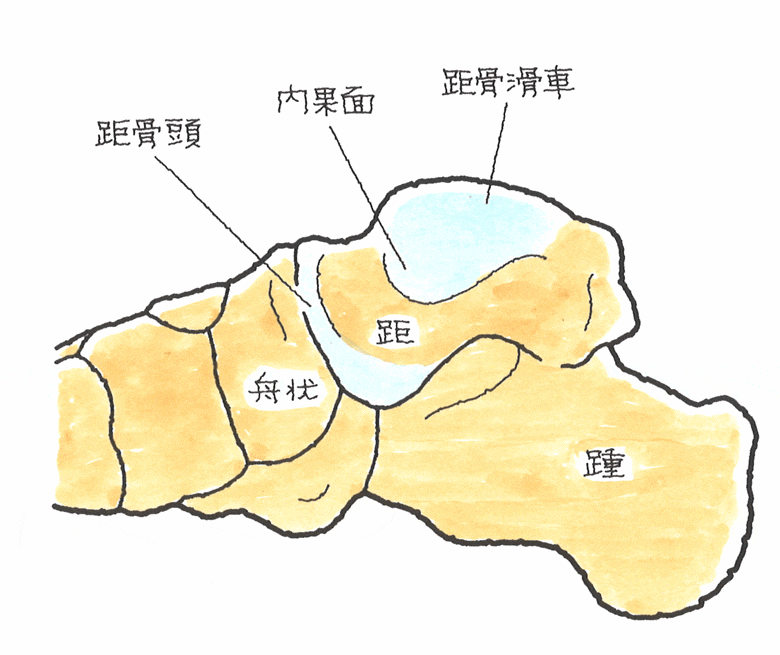
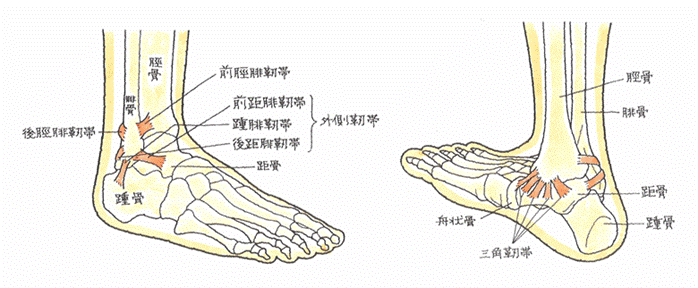
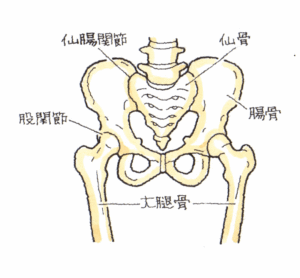
(5)医学論文の紹介
『整形外科と災害外科47』の、「外傷性足部尖足変形の治療成績」 から引用します。
① 概要
仕事中に、鉄柱が右大腿に倒れて受傷、傷病名は、右大腿骨開放粉砕骨折、右膝窩動脈損傷、右膝窩動脈は、血管吻合、創外固定、植皮を施行される。
その後、血管造影検査で、膝窩動脈に80%の狭窄を認め、PTA(※1)を施行される。受傷後3カ月で、髄内釘による大腿骨骨接合術施行され、術後LLB装具(※2)を使用するも、右外傷後麻痺性尖足、大腿短縮を認め、受傷後9カ月目に紹介転院となる。
※ PTA・・・血管の狭窄に対して、ピッグテールカテーテルを留置する治療法、
※ LLB装具・・・長下肢装具long leg brace
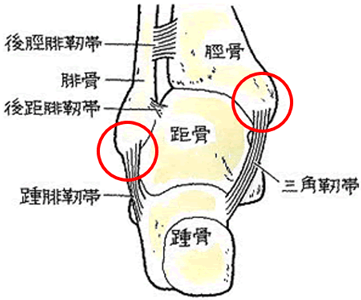
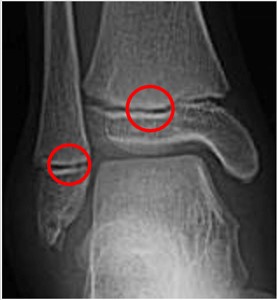
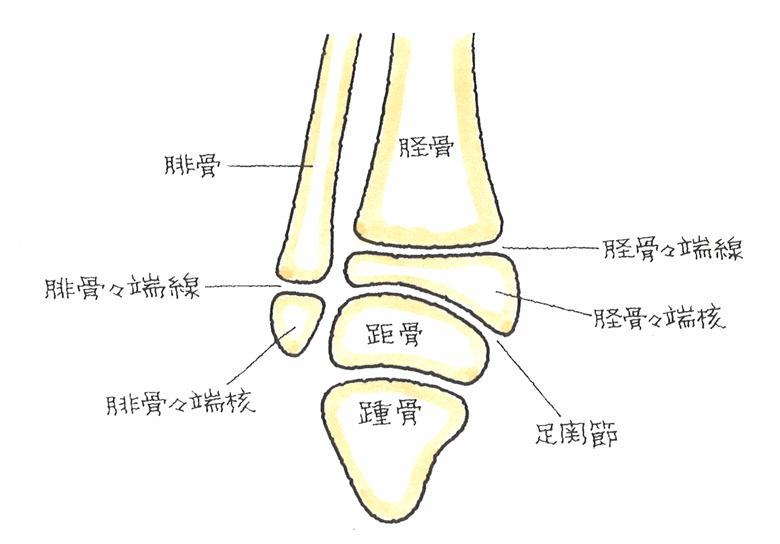
転院時、右大腿の短縮と右麻痺性尖足変形を認める。MMTにて、右前脛骨筋、長趾伸筋、長母趾伸筋の筋力は、0であった。X線所見では、右足関節脛踵角110°右足部Hibbs角116°右足部Meary角27°右足部MTB角79° であり、内反凹尖足変形を認めた。
② 治療
この症例に対し、右足関節、距骨関節、踵骨l関節の3関節固定術を施行した。
踵立方関節を切除し、距骨下関節は懊状に切除した。
骨萎縮を認め、距骨と踵骨,距骨と立方骨をステープル2本にて固定した。
足底よりK-wire2本を刺入、更に1本を距舟間の固定のため刺入した。
術後6週間ギプスによる外固定を施行し、その後、脚長差を補正したSLB装具にて荷重開始した。
術後7ヵ月にて尖足の矯正は良好であるが、患者は右大腿短縮による生活上の支障を訴え、右下腿脚延長目的にて入院となる。現状、右大腿骨にて4.7cmの下肢短縮を認める。
右大腿骨は変形癒合しており、髄内釘抜去により骨折する可能性が高く、また受傷時、膝窩動脈損傷があり、大腿骨での骨延長は危険であると判断し、右下腿にイリザロフ骨延長器を設置した。
術後1週より1mm/日にて骨延長を開始すると同時に尖足変形防止のため、前足部背屈を開始した。現在約6cmの骨延長を得ており、尖足変形もみられておらず骨癒合待機中である。
③ 結び
距骨下関節の高度変形が存在し、そのために足部痛や尖足変形を生じているときは、足関節固定術の適応となる。また尖足変形を矯正することにより下肢短縮が著明となることがあり、2~3cmの短縮であれば足底挿板にて矯正可能であるが、5cm近い短縮であれば跛行も著しく、両股関節以下、両下肢への悪影響が懸念され、脚延長術を施行すべきであると考える。
外傷性足部尖足変形は、足部及び足関節部への直接外力によるものが圧倒的であるが、コンパートメント症候群によるもの、下腿骨折加療中の固縮、火傷後、大腿骨骨折後の腓骨神経麻痺によるものが報告されています。
④ 交通事故110番 宮尾氏のコメント
本件は、労災事故ですが、被害者は、右大腿骨開放粉砕骨折、右膝窩動脈損傷の重症です。右膝窩動脈は端々縫合でつながり、膝上切断は免れましたが、膝窩動脈に80%の狭窄が認められ、PTAカテーテルが留置されています。右大腿骨は開放性粉砕骨折であり、髄内釘による大腿骨骨接合術が行われたのですが、変形癒合しています。骨短縮と右外傷後麻痺性尖足の治療目的に、受傷後9カ月目に転院しています。
この症例に対し、右足関節、距骨関節、踵骨l関節の3関節固定術が行われました。術後6週間ギプスによる外固定を施行し、その後、脚長差を補正したSLB装具にて荷重を開始、右外傷後麻痺性尖足は矯正されていますが、右大腿骨では、4.7cmの短縮が認められています。
この段階で症状固定とすれば、右大腿骨の変形を無視しても、右足関節の用廃で8級7号、1下肢の3cm以上の短縮で10級8号、併合7級となります。
被害者は、下腿骨にイリザロフを設置して骨延長術を受けており、仮骨形成では6cmの骨延長が実現できたので、短縮による10級8号はなくなりました。
この症例で驚かされたのは、足関節に傷病名がないことです。右大腿骨開放粉砕骨折後の骨短縮と変形骨癒合、そして右膝窩動脈損傷後の血流障害によって、負傷をしていない右足関節と右足部に右外傷後麻痺性尖足を発症したことです。重症例の後遺障害では、受傷部位にこだわることなく、俯瞰的に全体を見ていかなくてはなりません。
次回 ⇒ 足根骨 距骨々折
続きを読む »
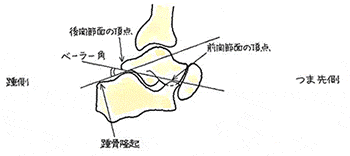 ベーラー角は、20~40°が正常ですが、健側と比較して問題提起をしています。これもONISのソフトで、秋葉事務所では、たちどころに計測できます。
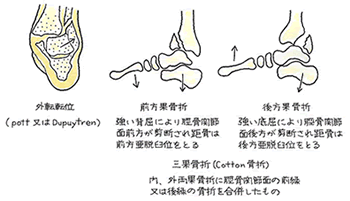
② 距踵関節面に、僅かでも変形が認められるかどうか?
③ MRIで、内外果の周囲の腱や靱帯、軟部組織に瘢痕性癒着が認められるかどうか?
これらのチェックも怠りません。配置転換もなく、就労復帰が遅れていたとしても、受傷から2年以上、休業損害を払い続ける相手の損保は、1社もありません。治療の打ち切り、示談解決が督促されることになります。どうせ打ち切られるのであれば、予想される休業損害を含めた示談交渉をすればいいのです。
ベーラー角は、20~40°が正常ですが、健側と比較して問題提起をしています。これもONISのソフトで、秋葉事務所では、たちどころに計測できます。
② 距踵関節面に、僅かでも変形が認められるかどうか?
③ MRIで、内外果の周囲の腱や靱帯、軟部組織に瘢痕性癒着が認められるかどうか?
これらのチェックも怠りません。配置転換もなく、就労復帰が遅れていたとしても、受傷から2年以上、休業損害を払い続ける相手の損保は、1社もありません。治療の打ち切り、示談解決が督促されることになります。どうせ打ち切られるのであれば、予想される休業損害を含めた示談交渉をすればいいのです。