嗅覚についての必要な検査として、① アリナミン検査(P)、② T&Tオルファクトメーター検査、があげられます。 ①アリナミン検査(P)とは、においがする物質(アリナミン注射液、プロスルチアミン注射液)を静脈に注射して、肺から気化することで自分の呼気から自分でにおいを自覚できるかどうかを検査するものです。
ここで感じるにおいは、甘い香=ニンニクに含まれる成分であり、市販の栄養剤、滋養強壮ドリンクに含まれているものです。
この点、アリナミン検査には、もう一つ、フルスルチアミン塩酸塩を使用した、アリナミン検査(F)というものがあります。
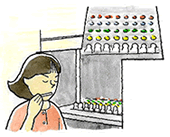
ここで注意が必要なのは、自賠責保険で重要視しているのは、前者のアリナミン検査(P)であり、後者のアリナミン検査(F)は参考にしか使われない点です。病院によってはFの検査しかやらない場合もあり、また、医師もどちらかがわからないで実施している場合もあります。よって、Pの方の検査をして頂くためには、慎重になる必要があり、紹介先や通院している病院で実施できるかどうかを調べる必要があります。 ②T&Tオルファクトメーター検査とは、ニオイ紙にあるにおいをつけて、鼻先約1cmに近付けてにおいを嗅ぐことで、何のにおいがするかを当てる検査です。
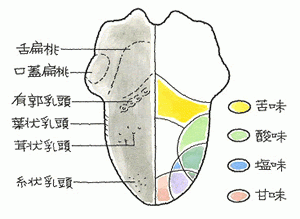
においは5種類あり、バラのにおい、焦げたにおい、腐敗臭、甘いにおい、糞臭があり、さらに、においの濃さを、原則、5段階で分けて検査します。しかし、焦げたにおいの場合は検査液を作成できないため、例外的に、4段階で分けて検査することになります。
検査結果を表に○と×でチェックを入れて記載されます。この点、○は検知域値(においを感じる所)、×は認知域値(どんなにおいかわかった所)であり、自賠責等級は×の方の数値を計算して決まります。
数値は、5種類の×の各段階の数値を合計した数値を5で割ることで原則出します。しかし、チェックの下に下矢印が記載されている場合があります。これは、5段階で測定できなかった場合に記載するもので、その場合はその種類の数値に1を足して計算します。
計算式:(A+B+C+D+E)÷5
自賠責等級は、嗅覚を喪失した場合は12級相当が、脱失した場合には14級相当、がそれぞれ認められます。 具体的には数値が5,6以上であれば12級相当、2,6以上5,5以下は14級相当です。なお、上記数値の最大値は5,8です。




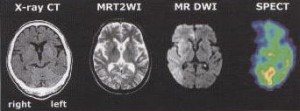 続きを読む »
続きを読む »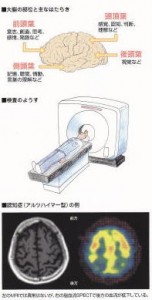
 しかし、比較的若年の被害者、10代で認定を受けた被害者さん達の数名はかなり苦労しています。成長期では健常者でも性格・人格形成で思い悩むことが普通です。誰しも難しい時期があるものです。そこに高次脳機能障害が重なると・・予想もしない悪化を見ることがあります。当然、若年層は脳組織も成長期です。上手く、代償が機能すればよいですが、脳細胞の分裂が新しい可能性を示すだけではなく、思わぬ障害の加算が起こる例もあるのです。
しかし、比較的若年の被害者、10代で認定を受けた被害者さん達の数名はかなり苦労しています。成長期では健常者でも性格・人格形成で思い悩むことが普通です。誰しも難しい時期があるものです。そこに高次脳機能障害が重なると・・予想もしない悪化を見ることがあります。当然、若年層は脳組織も成長期です。上手く、代償が機能すればよいですが、脳細胞の分裂が新しい可能性を示すだけではなく、思わぬ障害の加算が起こる例もあるのです。

 高次脳機能障害の患者で易怒性を発露するケースを多く経験しています。怒るようなことでもないことに激怒する、いったんキレると収まりがつかない、突然キレる、暴言、物に当たる、興奮して奇行を行う、人見知りが極端・・このような症状を示します。家族は事故前後の変化に戸惑い、または精神的に追いつめられていきます。実際、被害者が暴れだして警察を呼ぶような騒ぎに発展したり、対処する家族がノイローゼ気味になるなど、非常に危険な状況に陥るのです。これら家族の苦痛は医師や周囲の人にはなかなか伝わりません。
高次脳機能障害の患者で易怒性を発露するケースを多く経験しています。怒るようなことでもないことに激怒する、いったんキレると収まりがつかない、突然キレる、暴言、物に当たる、興奮して奇行を行う、人見知りが極端・・このような症状を示します。家族は事故前後の変化に戸惑い、または精神的に追いつめられていきます。実際、被害者が暴れだして警察を呼ぶような騒ぎに発展したり、対処する家族がノイローゼ気味になるなど、非常に危険な状況に陥るのです。これら家族の苦痛は医師や周囲の人にはなかなか伝わりません。

![dakisimetai]](https://www.jiko110-akb.com/wp-content/uploads/2014/12/dakisimetai.jpg)
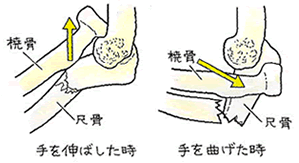
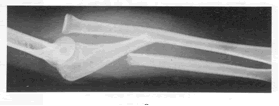
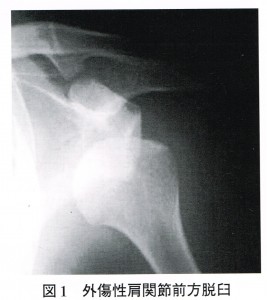
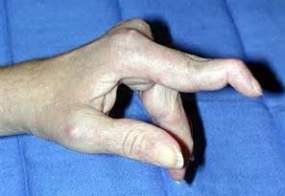
 続きを読む »
続きを読む »



