味覚脱失(みかくだっしつ) (1)病態
味覚は、甘味、塩味、酸味、苦味の基本4要素が基本です。
最近では旨味を加えて基本5要素とも言います。ちなみに辛味は入りません。耳鼻科の先生に聞くと、辛味は、正確には舌の痛みだそうです。
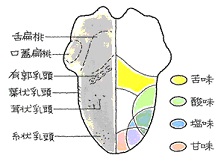
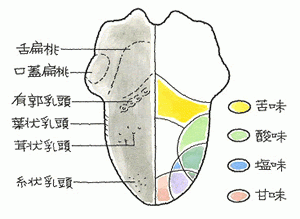
味覚を感じる器官は、味蕾(みらい)と呼ばれ)、そのほとんどは舌の表面の乳頭、有郭乳頭、葉状乳頭、茸状乳頭という組織に存在しますが、咽頭粘膜などにも認められます。甘味、塩味、酸味、苦味の4要素では、感じ方にそれほどの差はなく、旨味のみ、舌の側面、付け根の部分で強く感じると報告されています。
味覚の脱失や減退は、舌の外傷、顎周辺組織の外傷を原因として発症しています。さらに、頭蓋底骨折や頭部外傷後の高次脳機能障害でも、味覚障害が認められています。
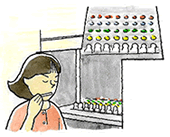
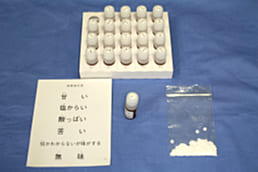
他覚的検査としては、濾紙ディスク法の最高濃度液検査を受けます。これは、甘味、塩味、酸味、苦味の4つの基本となる味のついた、濾紙を舌の上において味質の障害を見る検査法です。薄い味から濃い味へと5段階で検査が実施されています。
 ◆ 味覚と嗅覚は、風味といわれる通り、密接に関連していることが報告されており、嗅覚が低下することにより、味覚にも変化が生じています。嗅覚の異常によって味まで減退することを「風味障害」と呼びます。
◆ 味覚と嗅覚は、風味といわれる通り、密接に関連していることが報告されており、嗅覚が低下することにより、味覚にも変化が生じています。嗅覚の異常によって味まで減退することを「風味障害」と呼びます。
味を感じる経路は、
① 味物質の味蕾への到達
② 味蕾での知覚
③ 中枢への伝達に分類されるのですが、交通事故においては、舌や顎周辺組織の損傷を原因とすることもあり得るのですが、圧倒的には、中枢への伝達障害が予想されます。 (2)治療
耳鼻咽喉科の受診を急ぎます。味覚の異常の多くは亜鉛が足りない、亜鉛欠乏症の疑いから治療がスタートします。亜鉛の服用は、抗潰瘍薬のポラプレジンク(プロマック)と、低亜鉛血症が保険適応病名の酢酸亜鉛製剤(ノベルジン)が代表的です。亜鉛の処方が続いても改善が無い場合、味覚減退・喪失は決定的になると思います。
何より早期からの治療実績がないと、因果関係から事故外傷による味覚や嗅覚の異常は否定される可能性があります。内在的な原因=病気の可能性もあるのです。風邪でも味覚・嗅覚の異常は起きます。最近では、コロナ罹患後の後遺症で「味がしなくなった」が記憶に新しいところでです。 ◆ 脳外傷は別として、そもそも、むち打ちはじめ打撲・捻挫程度の衝撃で「味がしなくなる?」など、まず信用されません。受傷直後からの治療実績と検査結果が無ければお手上げです。その立証は苦戦どころか敗戦必至です。かつての記録からも、嗅覚障害での逆転・認定例はありますが、味覚では全敗中です。
(3)後遺障害のポイント
Ⅰ.