高次脳機能障害における記憶障害のほとんどは「短期記憶障害」です。短期記憶障害とは、今日の日付がわからない、同じ質問を繰り返すなど、直前のことが覚えられない記憶障害です。昔のことを忘れる長期記憶障害とは違います。「私は誰?ここはどこ?」、いわゆる記憶喪失は長期記憶障害の範疇になります。 ○ 長期記憶障害・・・一般的に知られていること(信号は赤で止まる)、当たり前のこと(日曜日は休み)を忘れる。また、自分が通った学校の名前や自分の職業、新婚旅行は何処に行ったかなど、名称や出来事を忘れてしまい、最終的には家族の名前や顔も忘れていくなどの症状がみられます。 ● 短期記憶障害・・・記憶を貯蔵する時間が数十秒から1分程度と短い期間のみ残る記憶を忘れること。さらに、新しいことを覚えにくく、具体的には、今日の日付が分からない、どこに物を置いたか忘れる(いつも探し物をしている)、何度も同じことを聞くなどの症状が見られます。 新しいことが覚えられない、これは正確に言うと記銘力の低下です。記銘力の低下は前向性健忘と重なります。この記銘力障害を短期記憶障害の一つとするか、区別するのか、多くの専門医との面談から、医師によって見解に多少のズレを感じています。高次脳機能障害の立証上、記憶障害の種類・傾向について、被害者を前にしっかり見定める必要があります。 ○ 逆向性健忘・・・障害を受けた時点より、以前の記憶が失われる。よく物語にでてくる記憶喪失の類です。ひどいと、自らの名前、家族も忘れてしまいます。脳外傷による、脳実質への器質的損傷の他、精神的ショックなどでも発症します。この場合は一過性の症状であることも多いようです。 ● 前向性健忘・・・障害を受けた時点より、以後の記憶が失われる。または、障害を受けた以降、数日・数分前の記憶が保てない。これは記銘力障害になります。これらは短期記憶障害の範疇になります。 さて、笑点でおなじみの円楽師匠、先日、脳梗塞から復帰しました。自らの記憶障害を説明しています。師匠の説明から、短期記憶障害、とくに記銘力の低下が読み取れます。
以下、オリコンニュース様の記事より引用します。これからも円楽師匠のご活躍を祈っています。
三遊亭円楽、高次脳機能障害を告白 短期記憶に障害も「昔覚えた落語は忘れてない」
脳梗塞によりリハビリを続けている落語家の三遊亭円楽(72)が11日、東京・永田町の国立演芸場で行われた『8月中席』で高座復帰した。
出番を終えた円楽が取材も受けた。現在の体調を問われると円楽は「体調はまぁまぁだけど、高次脳機能障害っていうのが。難しいのはよくわからないけど」と短期記憶障害があることを告白した。しかし、落語家として現役であり続ける。「ありがてぇなとおもったのは長期記憶で昔覚えた落語は忘れてないんだよ。それはスゴいなと思った。しゃべっていると、なんとかストーリーで出てくる」と感謝しながら「これなら、まだまだ。みっともない形でもやれる。スタッフも『みっともなくても構わないからやりましょう』と言ってくれる。しがみついてでも」と力強く語っていた。
板付きで高座に上がった円楽の目には涙が。手ぬぐいで涙をぬぐいながら「みっともなくてもいいから死ぬまでやります」と話す。また「ICUから3度目の帰還」と冗談めかして語ると「みんな歌丸が悪い」と笑わせていた。
先月19日に所属事務所の公式サイトで高座復帰を報告。「今後は、笑点へのVTR出演、ラジオ出演、紙媒体への出演等から始め、ゆくゆくは遠方への移動や本格的な高座復帰を目指してまいりたいと考えております」と説明し、「高座復帰の第一弾は、8月11日から始まります、国立演芸場の8月中席公演です。復帰と申しましても、満を持しての長講一席とはならず、短時間のよもやま話やごく短い落語から、少しずつ慣らして参ります。お客様におかれましては、どうか『リハビリを見てるんじゃねえ』とお怒りになりませんよう、何卒ご容赦を賜りたく存じます」と伝えていた。
1月25日に脳梗塞のため入院した円楽は、5月20日に退院していたが、7月放送の日本テレビ系『笑点』(毎週日曜 後5:30)にVTR出演。同月には、五代目圓楽一門のイベント『三遊まつり』にも登場し、元気な姿を見せていた。 円楽は、11日のほか、14日、15日、20日も出演を予定している。


 相貌失認を取り上げたドラマ、映画はいくつかあるようです。注目はその映像化で、障害者からどのように観えているのか、色々と工夫しています。先のキムタクのドラマでは、奥さんや実子の顔を含め、人の顔がすべて仮面に見えていました。実際、このように見えているのかどうか、障害者じゃないと分からないでしょう。ラジエーションハウスでは、顔全体、顔の一部にもやもやしたモザイクをかける映像処理でした。これですと、人の区別や表情の読み取りが困難で、視聴者にとって、障害者の視点がわかり易かったと思います。
相貌失認を取り上げたドラマ、映画はいくつかあるようです。注目はその映像化で、障害者からどのように観えているのか、色々と工夫しています。先のキムタクのドラマでは、奥さんや実子の顔を含め、人の顔がすべて仮面に見えていました。実際、このように見えているのかどうか、障害者じゃないと分からないでしょう。ラジエーションハウスでは、顔全体、顔の一部にもやもやしたモザイクをかける映像処理でした。これですと、人の区別や表情の読み取りが困難で、視聴者にとって、障害者の視点がわかり易かったと思います。


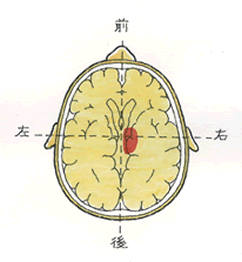
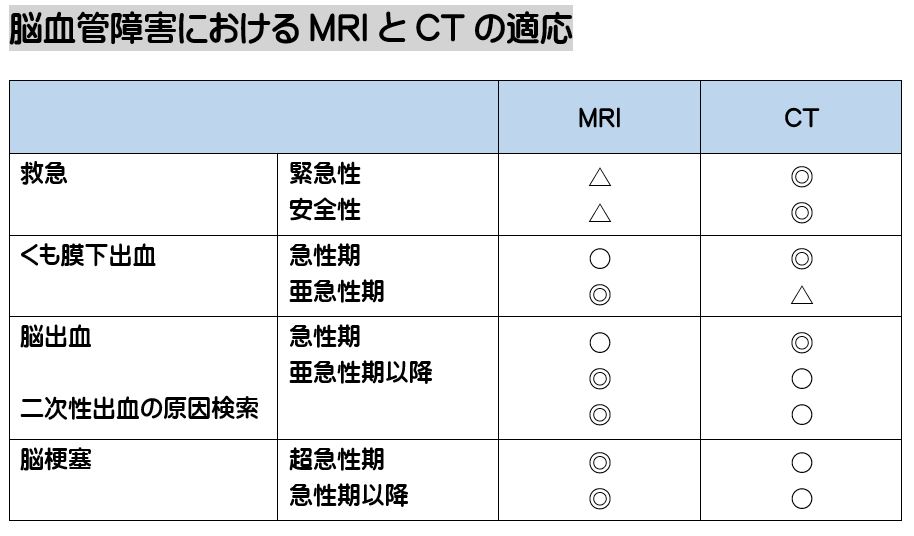 (井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)
(井田 正博 先生 他:脳血管障害 日本医師会雑誌2018:137(5)957-962より改変)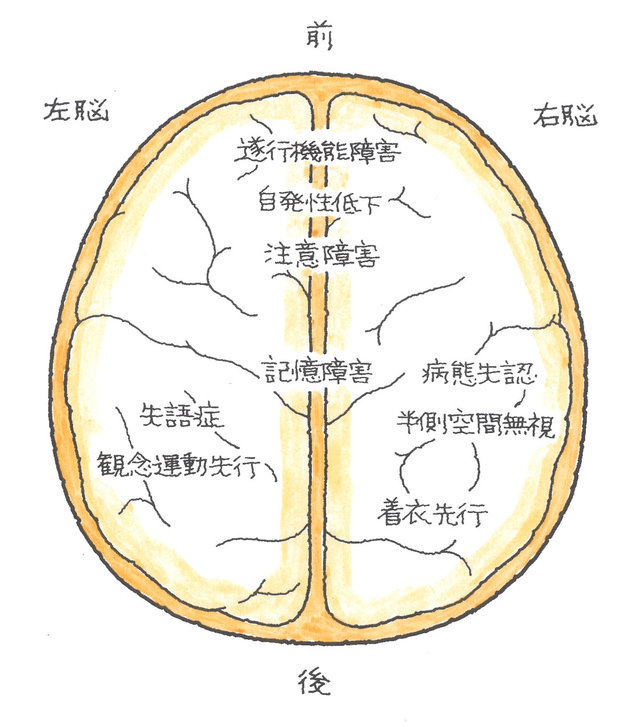 2、立体的に病巣範囲が構成できるか?
2、立体的に病巣範囲が構成できるか? そこで、性格変化の症状を必要になってくるのは、家族、特に同居している家族からの報告です。事故前と事故後の性格の違いを判断でき、さらに、医師や病院関係者、近所等の他人に対しては症状が出ないことがあるため、性格変化の症状を一番認識できるのは家族だけなのです。
高次脳機能障害によって性格が変わってしまった場合、これに対する治療方法は、投薬方法があげられますが、効き目は人によってバラバラです。また、投薬以外にできることはあまりありません。このことから、一部の医師は、性格変化について、日常生活に大きく影響しない場合は重く受け止めて頂けないことがあります。この点、性格変化が加齢等によるものであれば、やむを得ないこともあるかもしれません。
そこで、性格変化の症状を必要になってくるのは、家族、特に同居している家族からの報告です。事故前と事故後の性格の違いを判断でき、さらに、医師や病院関係者、近所等の他人に対しては症状が出ないことがあるため、性格変化の症状を一番認識できるのは家族だけなのです。
高次脳機能障害によって性格が変わってしまった場合、これに対する治療方法は、投薬方法があげられますが、効き目は人によってバラバラです。また、投薬以外にできることはあまりありません。このことから、一部の医師は、性格変化について、日常生活に大きく影響しない場合は重く受け止めて頂けないことがあります。この点、性格変化が加齢等によるものであれば、やむを得ないこともあるかもしれません。




 (3)検査
(3)検査
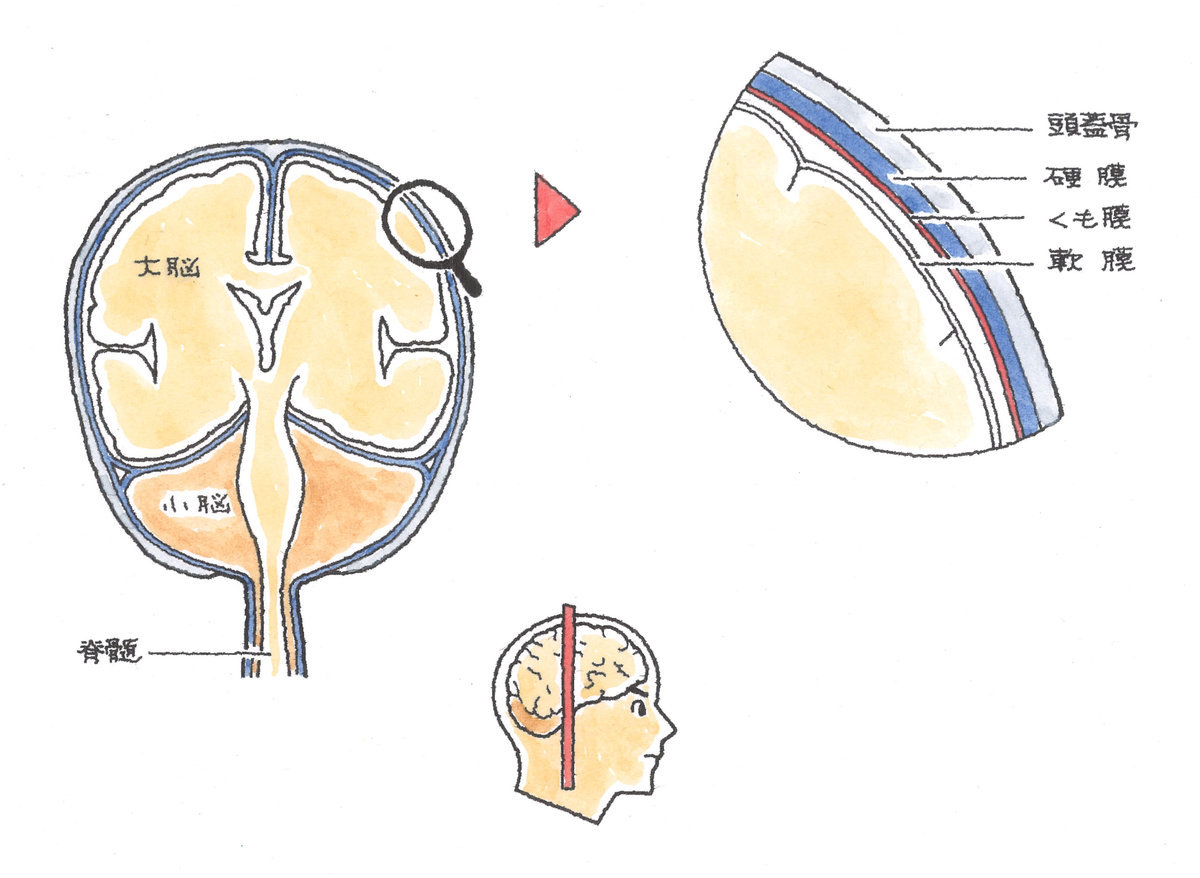 まさに、脳外科医による救急救命を象徴するシーンでした。専門用語が飛び交いましたが、一つ、疑問が。脳圧上昇の原因を「脳腫脹」と。私はそこで「脳浮腫(のうふしゅ)」では?と思いました。どうも知識が曖昧です。そこで、早速調べてみました。
まさに、脳外科医による救急救命を象徴するシーンでした。専門用語が飛び交いましたが、一つ、疑問が。脳圧上昇の原因を「脳腫脹」と。私はそこで「脳浮腫(のうふしゅ)」では?と思いました。どうも知識が曖昧です。そこで、早速調べてみました。
 検査時間は9つの質問で30分程度。従来の検査と比較して、より日常生活に近い状況を想定して、日常記憶の診断ができることが特徴です。私は過去2度ほど、この検査に立会いました。ウェクスラー(WMS-R)を科学的な考察とすれば、リバーミードは実験的な検証と位置づけています。
検査時間は9つの質問で30分程度。従来の検査と比較して、より日常生活に近い状況を想定して、日常記憶の診断ができることが特徴です。私は過去2度ほど、この検査に立会いました。ウェクスラー(WMS-R)を科学的な考察とすれば、リバーミードは実験的な検証と位置づけています。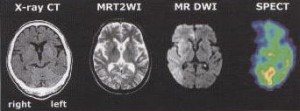 続きを読む »
続きを読む »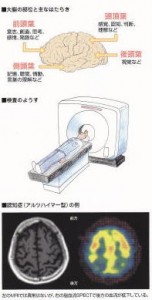
 しかし、比較的若年の被害者、10代で認定を受けた被害者さん達の数名はかなり苦労しています。成長期では健常者でも性格・人格形成で思い悩むことが普通です。誰しも難しい時期があるものです。そこに高次脳機能障害が重なると・・予想もしない悪化を見ることがあります。当然、若年層は脳組織も成長期です。上手く、代償が機能すればよいですが、脳細胞の分裂が新しい可能性を示すだけではなく、思わぬ障害の加算が起こる例もあるのです。
しかし、比較的若年の被害者、10代で認定を受けた被害者さん達の数名はかなり苦労しています。成長期では健常者でも性格・人格形成で思い悩むことが普通です。誰しも難しい時期があるものです。そこに高次脳機能障害が重なると・・予想もしない悪化を見ることがあります。当然、若年層は脳組織も成長期です。上手く、代償が機能すればよいですが、脳細胞の分裂が新しい可能性を示すだけではなく、思わぬ障害の加算が起こる例もあるのです。






