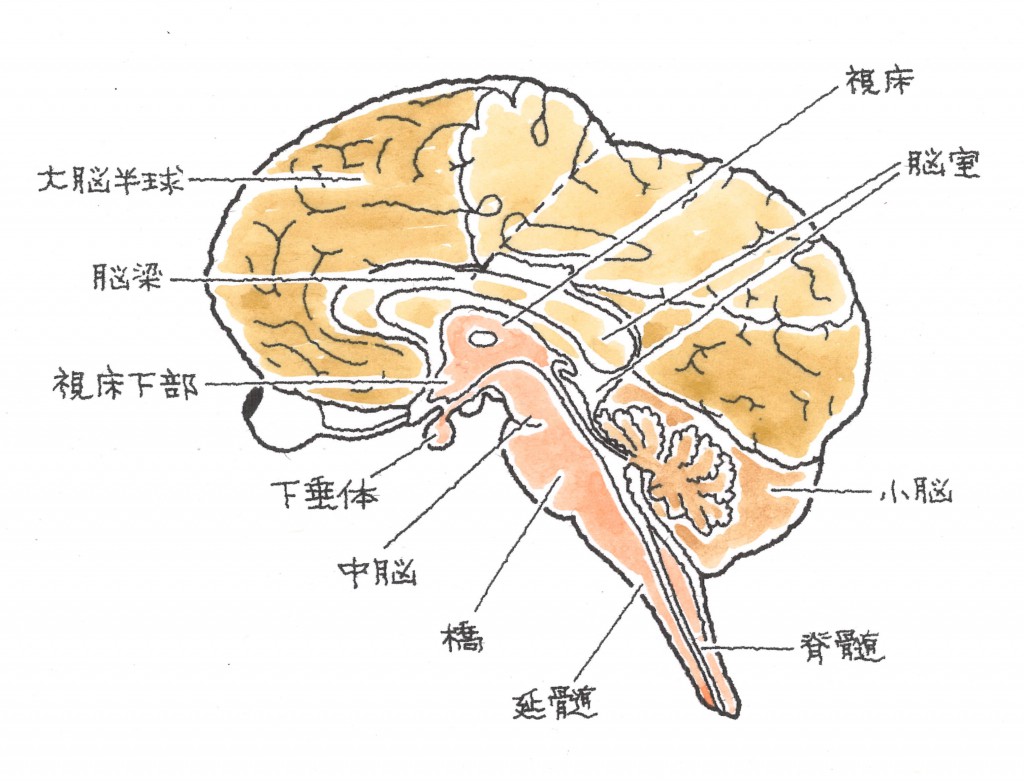
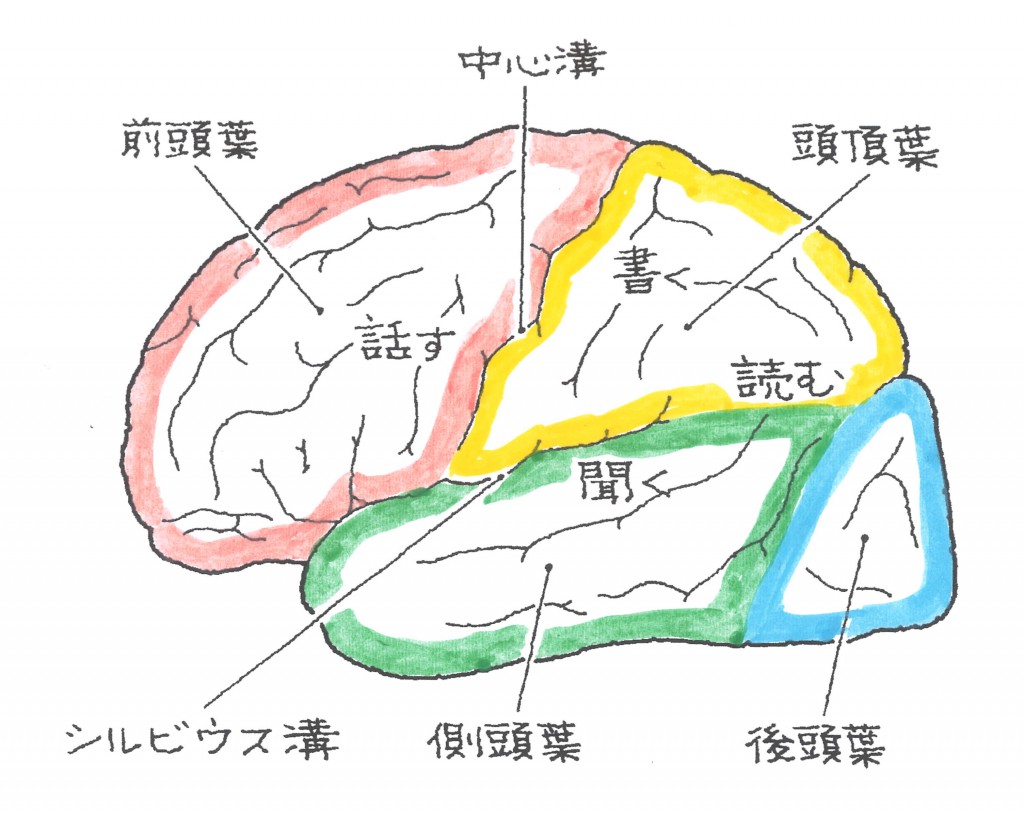
脳は、大脳、中脳、小脳、脳幹の4つの部分で構成されています。中脳は、間脳とも呼ばれています。大脳は、前頭葉、側頭葉、頭頂葉、後頭葉に分けられ、それぞれ異なる機能を有しています。
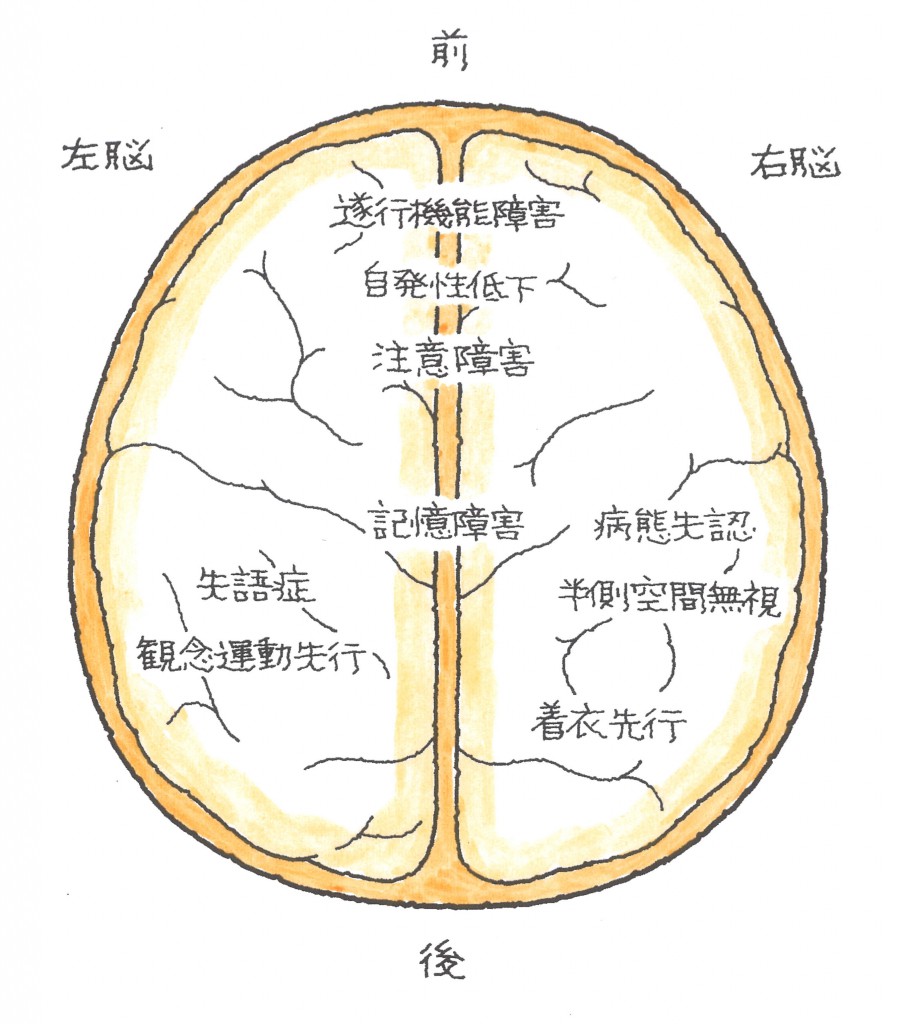
脳の部位とその役割は、以下の図と表が標準的になります。ただし、びまん性損傷(脳のところどころに点在するキズ・出血)があると、表の通りの障害に一致しないことがあります。とくに記憶障害は、経験上、どの部位であっても大なり小なり発症しているようです。
続きを読む »


脳は、大脳、中脳、小脳、脳幹の4つの部分で構成されています。中脳は、間脳とも呼ばれています。大脳は、前頭葉、側頭葉、頭頂葉、後頭葉に分けられ、それぞれ異なる機能を有しています。
脳の部位とその役割は、以下の図と表が標準的になります。ただし、びまん性損傷(脳のところどころに点在するキズ・出血)があると、表の通りの障害に一致しないことがあります。とくに記憶障害は、経験上、どの部位であっても大なり小なり発症しているようです。


続きを読む »
昔の資料をブラッシュアップ、高次脳機能障害を傷病名別で解説します。まずは、脳の構造を復習します。
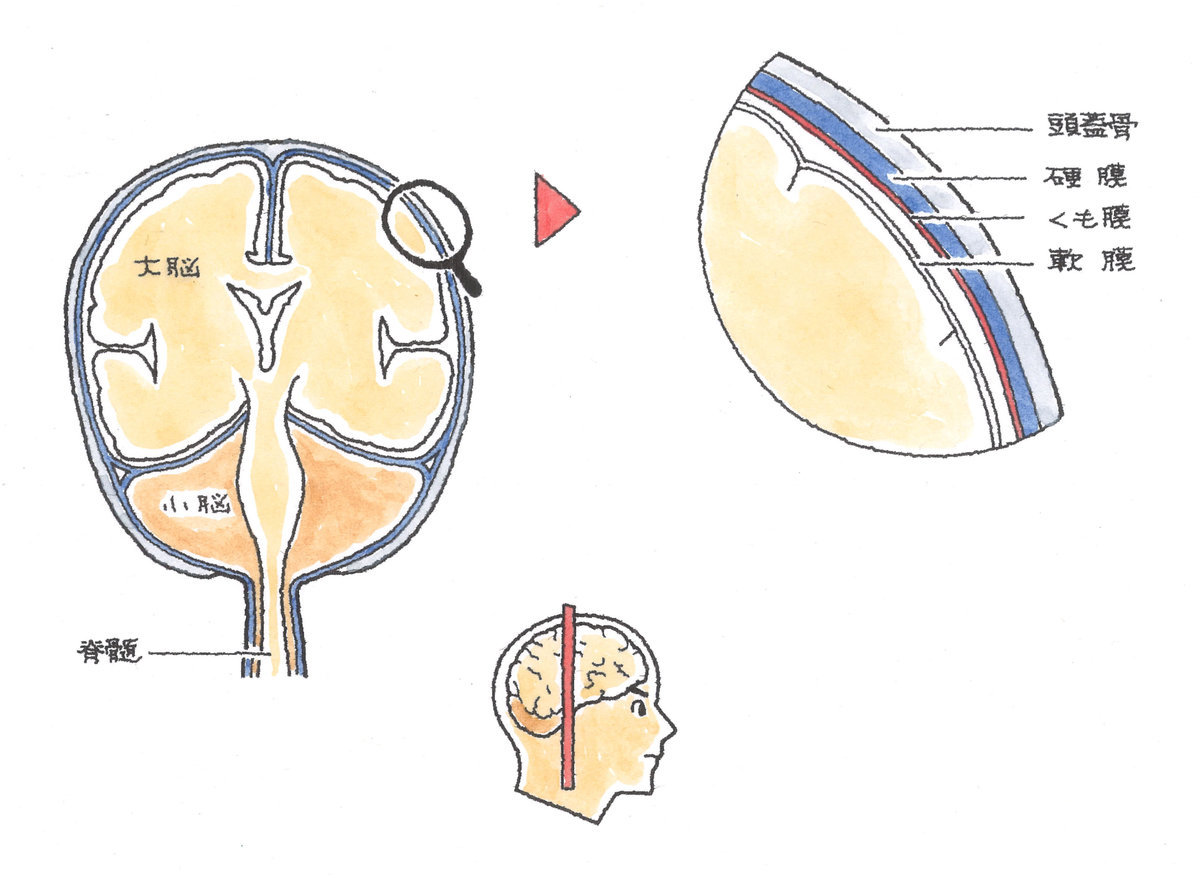
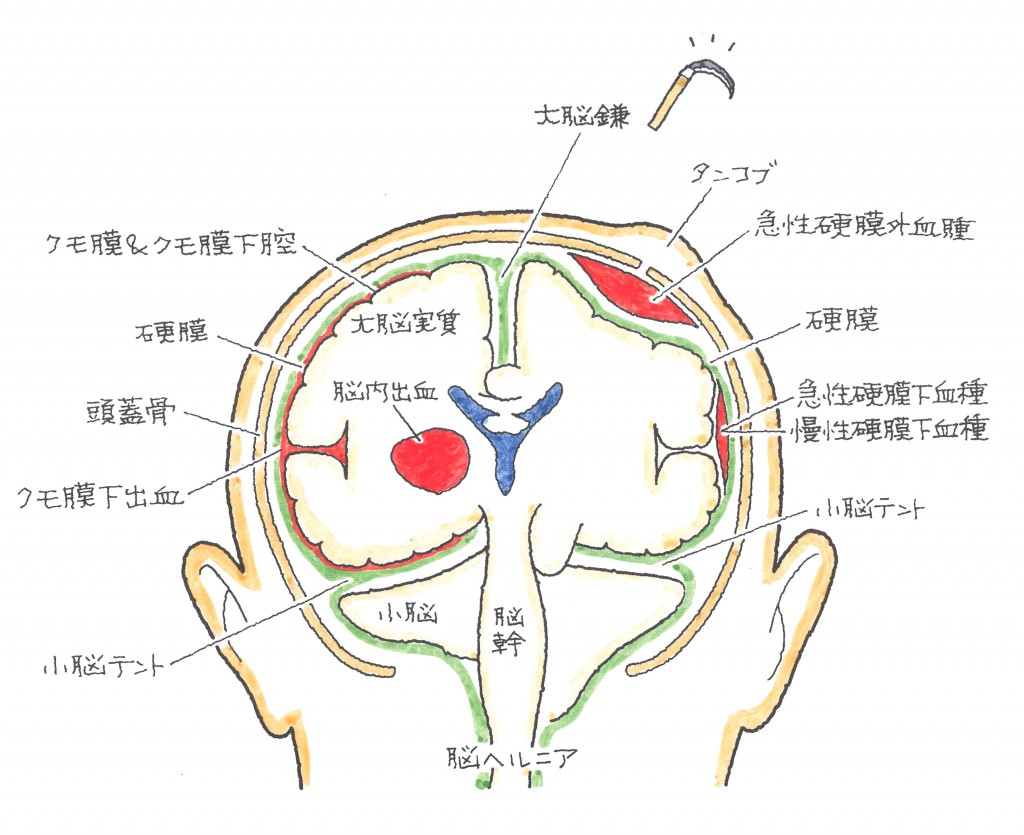 頭部は、表面から大まかに言いますと、毛髪 → 頭皮(表皮と真皮) → 皮下組織(脂肪や血管、神経など) → 頭蓋骨膜 → 頭がい骨 → 髄膜 → くも膜 → 軟膜 → 脳 となります。
頭部は、表面から大まかに言いますと、毛髪 → 頭皮(表皮と真皮) → 皮下組織(脂肪や血管、神経など) → 頭蓋骨膜 → 頭がい骨 → 髄膜 → くも膜 → 軟膜 → 脳 となります。
頭蓋骨の外側で頭皮下の出血が、いわゆる「たんこぶ」になります。
以下、頭がい骨から軟膜まで、順番に説明します。 (1)頭蓋骨
頭蓋骨は、脳を保護する脳頭蓋と、顔面を形成する顔面頭蓋から構成されています。脳頭蓋は、さらに頭蓋冠と頭蓋底に分かれます。頭部は、脳が頭蓋骨という固い容器に収納されている構造となっています。頭蓋骨の外側を頭蓋外と言い、頭部軟部組織が覆っています。頭蓋骨の内側を頭蓋内と言い、脳が髄膜に包まれた状態で存在します。脳に対して影響を及ぼす頭蓋内の損傷の有無が、頭部外傷では問題となります。 (2)髄膜
頭蓋骨の下には、脳を包んでいる髄膜という膜があります。髄膜は外側から順に、硬膜、クモ膜、軟膜の3層構造となっています。
 続きを読む »
続きを読む »
骨折など、明確に人体の破壊がわかるケガと違い、捻挫・打撲の類は腫れがひいたら元通りです。主治医ですら、「神経学的所見はなし」、「他覚的症状はない」と診断することが多いものです。つまり、自分が「痛い」と言って通っているだけなのです。審査側としては、それらを「大げさ」、「被害者意識からくるもの」、「経年性からくる痛み=持病に近いもの」、「単なる保険金目当て」と思います。しかし、全件すべて、そう断じるわけではありません。受傷機転(どのような事故状況で、どれほどの衝撃が加わったか)、症状の一貫性(受傷直後から症状固定日まで、受傷部位と症状が一貫している)や治療経緯から、症状の残存を信じてくれることがあるのです。それが14級9号なのです。
10年以上前は、とりあえず半年間に相当回数の通院をしていれば、深く考えずの?認定も多かったように思います。近年は、明らかに酷い症状は認定が付き、やや軽く感じる件はしっかり「非該当」が返ってきます。つまり、判断の精度が向上していると思います。文章審査でどこまで被害者の症状を読み取るのか・・まず、被害車両の破損具合もより厳しく見ているように感じます。車両の修理費20万円程度の軽い衝撃で、生涯治らない後遺症になるものかと、ごく自然に考えます。また、非公式ではありますが、任意保険会社に照会しているのか、被害者の人柄などもしっかり見ているようです。
同じような症状の訴え、同じ程度の事故の衝撃、同じ病院への通院、ほぼ同じ治療経緯を辿った2ケースで、一方は認定、もう一方は非該当となることがあります。何が命運を分けたのか?・・私共も完全につかめないのです。審査員によって判断にぶれがあるとしか言いようがありません。
 本件は基本通り認定となりましたが・・同じようなケースで非該当もあるのです。
本件は基本通り認定となりましたが・・同じようなケースで非該当もあるのです。
【事案】
交差点で出合い頭衝突。同乗したいた奥様と共に、頚椎捻挫、腰椎捻挫の診断。以後、理学療法を継続していた。 【問題点】
早期から相談を頂いていたので、計画的に治療を進めた。相手保険会社は4ヵ月で治療費打ち切りの打診も、連携弁護士が介入・交渉の末、なんとか半年まで延ばして頂き、症状固定日を迎えた。 【立証ポイント】
最近も同行した病院で、院長先生とも会っており、病院のルールに従って滞りなく後遺障害診断書を確保した。提出後、30日を待たず認定が下りた。
自賠責保険と労災、高次脳機能障害の等級が違った・・・典型的な流れを説明します。
自賠責保険の認定で注意・遂行能力の低下、性格変化、情動障害などから5級となった被害者さんですが、その後に労災の審査で顧問医の診察を受けました。電車に乗って一人でやってきて、顧問医の前でしっかり受け答えもできます。普通に歩いて話している姿から・・「5級ほどの重さはないよね」と思われてしまうのです。
この方、外見は健常者と変わらなくとも、家族によると事故前後の変化が深刻で、易怒性(キレやすい)に悩まされています。ところが、医師のような他人の前になると、わりとシャンとしていて15分程度は易怒性が発揮されません。5~9級位の患者では、易怒性と言っても程度の軽重があります。常に激高している患者さんは3級以上と言えます。
また、高次脳機能障害者の「病識が乏しい」ことも、軽く評価される理由の一つです。自らの障害を自覚していないのですから、症状を顧問医に完全に説明できないのです。そのような、患者の隠れた障害をどう評価するのでしょうか? 家族から事前に文章で把握したとして、面接した顧問医に表裏を整合できるものしょうか? つまり、高次脳機能障害の臨床経験もない、専門外の医師による、たった1回の、短時間の、面談で等級が判断される可能性があるのです。
仮に、事前に専門医の検討が挟まったとして、診察を行う顧問医がすべての症状を確認することは不可能に近いと思います。高次脳機能障害の場合、家族同伴の診察を必須条件にして欲しいところです。何より、高次脳機能障害を熟知した専門医の診察としてもらわなければ、正確な障害の把握など無理です。たまに、事前の審査内容を無視するかの如く、独断で判断する顧問医がいるから怖いのです。 怖い例 👉 初めての経験 労災の顧問医が独断? 一行政書士事務所の訴えなどむなしく、労災では高次脳機能障害の知見乏しい医師による、素人判断に晒される危険が続くと思います。
 それでは、「自賠責>労災」となった等級認定、弊所での実例を挙げます。以下の2例は、労災の審査がお粗末だったと言うより、双方の視点の違いが浮き彫りとなった、致し方ない労災の低等級だったと言えます。
👉 5級2号:高次脳機能障害(40代男性・神奈川県) 自賠責5級 ⇒ 労災9級
それでは、「自賠責>労災」となった等級認定、弊所での実例を挙げます。以下の2例は、労災の審査がお粗末だったと言うより、双方の視点の違いが浮き彫りとなった、致し方ない労災の低等級だったと言えます。
👉 5級2号:高次脳機能障害(40代男性・神奈川県) 自賠責5級 ⇒ 労災9級
この件は、父の工務店に復職できたことが、労働能力を判断基準に置きがちな労災の等級を下げました。もちろん、現場ではその障害から能力低下がありましたが、親元なので降格やクビになどなりません。また、睡眠や味覚に障害があっても、労働には直接差し支えないとする労災の視点が邪魔になったと思います。さらに、自賠責の申請から労災の申請まで、その数か月の期間に回復が進んだことも、労災顧問医の診察で把握されました。これらの点が低等級の原因です。あまりの等級ダウンから、労災に審査請求しましたが覆らず、苦渋の結果となりました。 👉 実績投稿:高次脳機能障害の審査、自賠責と労災の違い 自賠責7級 ⇒ 労災14級
このケースは、自賠責は高次脳機能障害の認定を「神経系統の障害」として、一まとめに7級としました。頚椎や鎖骨、上肢・下肢にも骨折があり、痛み・しびれの残存が多く、それら神経症状と脳障害を併せての認定です。自賠責らしく、画像所見の重視の観点から、肩関節の機能障害等はその癒合状態によって可動域制限を否定しています。
一方、労災は脳障害はほとんどない=14級評価とし、自賠責とは逆に、上肢の機能障害などの可動域制限12級や、頚椎の変形11級を容易に認めています。それぞれ真逆の結果に・・まさに、本シリーズのテーマ「自賠責と労災の認定基準の違い」を体現している実例です。 高次脳機能障害について、弊所では自賠責と労災をほぼ同じ等級に認定させていますが、上記のような逆転の結果も数件生じているのです。 次回・最終回 ⇒ ⑤ ~ ...
自賠責の認定が労災の認定を上回るケースも、何度も経験しています。ある弁護士は「労災の方が自賠責より甘い」と言っておりましたが、そうとも言い切れないと思います。「障害の種類や内容によって、双方の認定に違いが生じる」との見解が正しいと思います。 それでは、画像所見を重視する自賠責と、顧問医の診察により実状も加味する労災・・・労災が一見、甘いように見えますが、逆に自賠責が優位な認定となる象徴的なケースを挙げましょう。 それは、高次脳機能障害です。 双方、認定基準がほぼ同じであるところ、労災も自賠責も同じ等級認定をまずは期待します。しかし、他の障害に比べて高次脳機能障害の判定は難しいと言えます。脳の損傷により、記憶や認知、注意機能、遂行能力の低下、言語機能、性格変化、感情失禁、脱抑制、嗜好の変化のような脳機能の低下について、その程度を誰がみてもわかる1~2級(ほぼ寝たきり、介護状態)を除き、3、5、7、9等級の4段階で検討しなければなりません。
さらに、集中力が続かない、異常に疲れやすい(易疲労性)、子供っぽくなった、人見知りするようになった・・など、元々そのような人がいますから、事故後にそうなったのかどうか、家族にしかわからないのです。
 さらに、さらに、視覚、聴覚、味覚、嗅覚、体の麻痺など5感まで、障害が及ぶこともあります。高次脳機能障害の患者さんは、脳外科のみならず、脳神経内科、リハビリ科、整形外科、耳鼻科、眼科、様々な科を受診・治療・検査となるのです。したがって、高次脳機能障害のご依頼では、複数の病院に同行して、各科の検査と評価をせっせと集めます。さらに、ご家族でしかわからない、事故前後の性格や嗜好の変化まで、しっかり文章にしなければなりません。これらを丁寧に集積してから審査に付す必要があるのです。
さらに、さらに、視覚、聴覚、味覚、嗅覚、体の麻痺など5感まで、障害が及ぶこともあります。高次脳機能障害の患者さんは、脳外科のみならず、脳神経内科、リハビリ科、整形外科、耳鼻科、眼科、様々な科を受診・治療・検査となるのです。したがって、高次脳機能障害のご依頼では、複数の病院に同行して、各科の検査と評価をせっせと集めます。さらに、ご家族でしかわからない、事故前後の性格や嗜好の変化まで、しっかり文章にしなければなりません。これらを丁寧に集積してから審査に付す必要があるのです。
これだけを見ても、いくつかの症状が漏れて、不完全な審査結果が戻ってくる例が絶えないと思います。では、そのような文章審査で厳しいジャッジに晒された被害者さん、労災の審査ではいかがでしょうか? 顧問医の診察で漏れた症状を拾って頂き、障害の実状をも汲んでくれるものでしょうか・・・。
・・・いくつか裏切られています。その理由ですが、先に述べたように高次脳機能障害の症状を全方位に記録した診断書や検査結果が、揃って提出されることが難しいからと言えます。例えば、手前味噌ですが、弊所のように自賠責保険で鍛えられている事務所であれば、自賠責用に遺漏なく揃えた書類を労災にも提出します。毎度、労災職員の皆さんに重宝されています。労災を越えて、自賠責保険並みに追加検査と提出書類の補充が望ましいと思います。しかし、労災治療では検査治療の支出に制限があり、すべての障害が検査されていないことがあります。実際、嗅覚障害の立証に必須となるT&Tオルファクトメーター検査は、労基からきっぱり「その療養費はでません」と言われました。
ですから、交通事故がらみではない業務災害、例えば現場での転落事故などでは、自賠責並みの検査や書類収集は到底及びません。労災だけの事故では、高次脳機能障害の全容が伝わらない懸念が尽きないのです。
また、労災の顧問医の多くは整形外科医です。必ずしも、脳神経外科の医師や高次脳機能障害の専門医が診察にあたるわけではないのです。顧問医は、およそ月1回、労基署でまとめて医療面談をします。タイトなスケジュールです。わざわざ、各科の専門医をある被災者の為だけに手配するのは厳しいはずです。また、大変に僭越な物言いになりますが、専門外の医師は高次脳機能障害を理解していないと思います。
一方、自賠責には高次脳機能障害・審査会という専門部会での審査になります。脳外科医、弁護士等、外部の審査員を含めた合議制で進めます。審査の体制や実績から、その精度は日本一と言っても過言ではありません。弊所からの申請でも、ほぼ期待通りの結果が戻ってきますので信頼があります。 いかがでしょうか。自賠責と労災、双方の審査の精度・信頼度に差を感じてしまうのです。 次回は実例から解説します ⇒ ④ ~ 高次脳機能障害の実例
自賠責保険の後遺障害は醜状痕を除き、原則、書面審査です。とりわけ、レントゲンやCT、MRIなどの画像所見を重視します。その徹底した態度は、診断書すら軽視するほどです。診断書で「肩腱板損傷」と診断されていたとしても、それが画像上、明瞭に所見が確認できなければ無視されます。被害者の訴る症状など、もはや参考程度です(もちろん、障害の前提としては必要ですが)。
医師の診断よりも、自賠責側の画像判断で決まります。
また、レントゲンではっきりわかる骨折と違い、靭帯損傷では軽度なものから手術を要する中程度~重度(断裂ですね)まで、損傷の程度が違います。これも、主治医の下す診断名や損傷程度より、画像から”後遺障害と認めるか否か”を検討します。被害者さんがいくら「痛い」、「腕が曲がらない」などと症状を並べても、それに見合った画像所見でなければ信用してくれないのです。
このような、画像重視の姿勢が度々、被害者さんの訴える症状と認定等級のギャップを生んでいます。
 さて、本題に戻ります。労災の審査と比べてみましょう。
労災では顧問医の診察があります。もちろん、その診察に際し、診断書や画像も当然に提出され、事前・事後に認定等級の検討をします。先に述べたように、自賠責は画像所見でばっさり障害の有無を判断しますが、労災はその性質が”労働者への補償制度”であるところ、本人の訴えや顧問医の診断から、やや画像所見が不明瞭でも、顧問医の判断で認定しています。実際に手首の曲がりが悪いことを、顧問医が診察で確認、あるいは計測することもあります。自賠責は画像を観て「そのような高度な可動域制限が生じるものとは捉え難く・・・」とばっさり否定します。しかし、労災では診察から実状を考慮して頂けるようです。文章審査だけの自賠責と違い、温情を感じるところです。
さて、本題に戻ります。労災の審査と比べてみましょう。
労災では顧問医の診察があります。もちろん、その診察に際し、診断書や画像も当然に提出され、事前・事後に認定等級の検討をします。先に述べたように、自賠責は画像所見でばっさり障害の有無を判断しますが、労災はその性質が”労働者への補償制度”であるところ、本人の訴えや顧問医の診断から、やや画像所見が不明瞭でも、顧問医の判断で認定しています。実際に手首の曲がりが悪いことを、顧問医が診察で確認、あるいは計測することもあります。自賠責は画像を観て「そのような高度な可動域制限が生じるものとは捉え難く・・・」とばっさり否定します。しかし、労災では診察から実状を考慮して頂けるようです。文章審査だけの自賠責と違い、温情を感じるところです。
 では、その実例を列挙します。以下の診断名において、自賠責と労災は明暗を分けています。
【1】TFCC損傷の判断 ~ この診断名では、自賠責14級/労災12級は毎度のことです
👉 実績投稿:TFCC損傷、自賠責と労災の違い
続きを読む »
では、その実例を列挙します。以下の診断名において、自賠責と労災は明暗を分けています。
【1】TFCC損傷の判断 ~ この診断名では、自賠責14級/労災12級は毎度のことです
👉 実績投稿:TFCC損傷、自賠責と労災の違い
続きを読む »
自賠責保険の等級認定のルールでは、障害の種類に序列があります。例えば、脚は切断が最も上位で、次いで機能障害、変形、神経症状・・と続きます。では、醜状痕は?となりますが・・この序列の順位によって後の賠償金に影響します。本件では、認定理由が「感覚麻痺は醜状痕から当然に生じるもので、それは醜状痕の認定に含みます」と、ルール通り双方を併合せず、神経症状より醜状痕を優位と結論しています。
これでは、逸失利益の獲得が厳しくなります。モデルさんのように容姿が収入に影響するような職業でない限り、醜状痕の逸失利益は0円と判断されます。痛み=神経症状の場合は、14級9号で5年間、12級13号で10年間との相場があり、逸失利益が計算できるのです。
本件は、不利に思う自賠責保険の認定内容ではありますが、自賠責保険ならではのメリット=自動的に(少ないが)逸失利益が加算されること、相手車両より責任が重い自車に責任を問おうにも同僚災害となり、自分の会社相手に賠償請求が難しい点(自車の対人賠償は免責です)などから、自賠責保険の結果で解決せざるを得ませんでした。
せめて、共同不法行為として相手車と自車の両方から自賠責保険金75万円を確保し、労災でも14級を取って矛を収めました。
 酷いキズより、痛みの神経症状での後遺障害の方が賠償金が高くなるのです
酷いキズより、痛みの神経症状での後遺障害の方が賠償金が高くなるのです
【事案】
業務で特殊車両の助手席に搭乗中、優先道路を走行してきた自動車と衝突した。横転したため、全身を強く打ち、上腕骨を骨折、肘あたりに大きな傷を負った。以来、患部の感覚が低下した。 【問題点】
大腿部より植皮が行われたため、瘢痕認定の基準の大きさにはとくに問題なかったが、整形外科の医師からは後遺障害診断書の記載を拒否されてしまったらしい。 【立証ポイント】
瘢痕の件で形成外科の主治医に面談し、後遺障害診断書を依頼すると、実は既に作成されていた。ただし、内容に不備が多く、その場で修正を依頼して自覚症状と醜状痕の面積を詳細に記載してもらった。また、事務所で二度に渡り写真撮影を実施した。
ご本人・ご家族としては、醜状痕での認定ではなく、神経症状である12級13号を目指していた。逸失利益の獲得には、神経症状での認定が必要となるからである。自覚症状を丁寧に書き添えたが・・
続きを読む »
わりと頻繁にある弁護士を解任させての受任、今年も早2件を数えます。連絡がつかない、説明がない、動いて頂く気配がない・・・ダメ先生に依頼してしまったケースは論外としますが、やはり気になるのは、知識・経験不足、それらからのミスリードです。人柄は真面目で良い先生であっても、弁護士過誤に繋がる重大事と思います。 最近の例から1つ挙げます。 高次脳機能障害の被害者さんから相談を受けたのは良いですが、神経心理学検査の数値をみて・・「これでは、高次脳機能障害での認定は取れません」と、あきらめてしまった先生です。私から見れば、その被害者さんは認知や記憶に大きなダメージはなく、注意機能や情動面(幼児退行・依存性、感情失禁など)がメインの症状です。当然、そのような患者さんは、知能検査や記憶検査の数値は健常者と変わりません。むしろ、元々の知能が優秀であった方などは、平均以上の数値を示すことも珍しくないのです。
つまり、この弁護士先生は検査数値だけを見て、ご家族が訴える被害者さんの性格の変化など事故前後の変化について、耳を傾けなかったのです。高次脳機能障害の症状は幅広く、検査の数値だけで全容をつかむことはできません。ましてや、後遺障害の等級が決まるわけでもないのです。それは、弊所の実績ページをご覧になって頂ければ、被害者さんの様々な症状からお分かりと思います。
この先生に任せていたら、高次脳機能障害はなかったことにされてしまいます。誰かが気づいて、丁寧に観察して、ご家族から熟聴して、高次脳機能障害の評価ができる専門医にお連れしなければならないのです。頼るべき弁護士の知識・経験不足、さらに謙虚さを欠いた対応によって、このまま任せると1000万円程度を失う危険があったと思います。
弁護士による交通事故の2次被害は頻繁に起きています(もちろん、行政書士や社労士、保険屋さんも含みます)。弁護士であれば誰でも安心ではありません。被害者さん及びご家族は、できれば何人かの先生に会って、慎重に選ぶ必要があると思います。
 高次脳機能障害の様々な症状・・・疲れやすい(易疲労性)、怒りっぽい(易怒性)、逆に性格が穏やかになる(性格変化)、やる気がなくなる(自発性の低下)、一つの事に執着する(固執性)、性的欲望を抑えられない(脱抑制)、すぐ泣く(感情失禁)、眠れない(不眠)、趣味や食べ物の嗜好が変わる(性格変化の一種)、空気が読めなくなる(対人技能の劣化)、他にも言葉が流暢に話せなくなる(失語)、難聴や耳鳴り、嗅覚・味覚の脱出、手指の麻痺など・・・たくさんあります。全方位で患者さんを観察し、ご家族の声に耳を傾ける必要があるのです。
高次脳機能障害の様々な症状・・・疲れやすい(易疲労性)、怒りっぽい(易怒性)、逆に性格が穏やかになる(性格変化)、やる気がなくなる(自発性の低下)、一つの事に執着する(固執性)、性的欲望を抑えられない(脱抑制)、すぐ泣く(感情失禁)、眠れない(不眠)、趣味や食べ物の嗜好が変わる(性格変化の一種)、空気が読めなくなる(対人技能の劣化)、他にも言葉が流暢に話せなくなる(失語)、難聴や耳鳴り、嗅覚・味覚の脱出、手指の麻痺など・・・たくさんあります。全方位で患者さんを観察し、ご家族の声に耳を傾ける必要があるのです。
そして、これは秋葉だけの見解かもしれませんが、ある種の予断を持つことです。「こんな障害があるのでは?」という、あてずっぽうや予想ですが、調査を進めるにつれて当たっていたことが何度もありました。
鎖骨骨折による肩関節の機能障害の認定ですが、秋葉事務所でもそう多くありません、通常、鎖骨が折れたとて、正常に癒合すれば肩関節の可動域に直接の影響はありません。肩関節の可動を阻害するかは、画像で判断されます。肩関節が歪むほどの酷い骨折や、ヤブによる手術失敗でもない限り、肩関節の可動域は回復するはずです。
そのよう原則を踏まえ、例外となる本件では、可動域制限が残ってしまった理由を克明に立証しなければなりません。当初、手術を避ける判断から外固定を続けたことにより、関節及び筋肉の拘縮から、ひどい神経症状となりました。残存する可動域制限は、原因と経緯をしっかり審査側に伝えることにより、認定を得ることができました。現在も神経症状は緩解に至らず・・結果論かもしれませんが、最初からプレート固定するべきだっと思います。
 12級以上のひどい症状と思います
12級以上のひどい症状と思います
【事案】
小型バイクで交差点を直進中、後方から走行してきた自動車の急な追い越しと左折に巻き込まれた。直ちに救急搬送されたが、手術は不要と判断され、その後は近隣の整形外科で受診することとなった。 【問題点】
近隣の整形外科では、包帯でがっちり固定する方針となったが、1ヶ月に及ぶ固定の影響からか腕の感覚麻痺や手の痺れ、異常なまでのむくみが出現、関節と筋肉の拘縮を起こしてしまった。救急搬送先に戻って、プレート固定の手術を受けることとなった。手術後も上記症状は改善しなかったが、上腕神経叢麻痺の可能性から専門医を受診したところ、「神経叢麻痺の治療はなく、継続的なリハビリやペインクリニックの受診などしか方法がない・・」とのことで、ご本人も途方に暮れていた。 【立証ポイント】
幸い労災治療により、1年半にわたり休業給付の受給が続き、仕事復帰に向けて治療に専念することができた。残念ながら、1年半の治療でも劇的な改善はなく、後遺障害診断書を依頼する方針となった。医師には肩関節・肘関節・手指の可動域を計測いただき、肩関節の外転で12級の数値となった。
一方、プレート固定した鎖骨での可動域制限は中々認められないので、むくみを主張するための両手の写真や、事故当初から直近までの写真を経時的に提出し、神経叢麻痺を含む神経症状との合わせ技で可動域制限の認定を目指す作戦で書類を集めた。診療報酬明細書の開示などで書類収集に時間はかかったが、申請からちょうど2ヶ月で12級6号が認定された。
「良い事はない」方が多いように思います。確かに治す事を第一目標に、しっかり治療を進めることは大事です。しかし、交通事故被害者の場合、通常のケガの治療だけではなく賠償問題が加わるので、だらだら治療を延ばす事は往々に敗北の道を進むこともあるのです。 被害者意識から、「完全に治るまで治療を続けるのだ!」と気合十分に、治療をひたすら長く引っ張る被害者さんは少なくありません。ただし、それが被害者自身の利益に叶うのか・・検証します。
ケガの重篤度や回復度の個人差はありますが、一般的に治療期間の目安はあるものです。それは、主治医に確認すれば良いと思いますが、治療費を払う相手保険会社は、ある程度の期間の目安を持っています。例えば、打撲・捻挫は3カ月、骨折は部位によりますが、癒合まで半年~1年、脳損傷による高次脳機能障害は1年など・・それを超える治療期期間が必要か、まず患者本人、ついで医師に医療照会をして判断します。つまり、人のお金で治療をしているのですから、適切な期間を勝手に決められます。治療期間は自らの希望だけではなく、無限でもありません。
手術を控えているなど積極的な治療の予定がない状態、経過観察の一定期間も過ぎた段階、妥当なリハビリ期間を経た段階、治療効果が一進一退、あるいは一定で変わらない場合、これらは症状固定を検討すべき時期になったのです。速やかに治療に区切りをつけて、後遺障害の申請をするべきです。理由は、後遺障害は「治っていない後遺症」に対して等級をつける審査ですから、それは早い方がはっきり症状が記録できます。長い期間の治療で、完全に治ったわけでもないのに改善が進んで症状が曖昧になることがあります。これが最悪で、完全に治ってはいないが、等級が薄まる危険があります。つまり、賠償金の減少に直結します。一つ等級が下がれば、何百万円の損失です。一方、必死に延ばした期間の治療費はいくらでしょうか?おそらく、賠償金の減少よりはるかに低く、数十~数万円でしょう。健保を使えば、さらに1/3まで圧縮されます。治療をいたずらに延ばした結果、大損することになるのです。
劇的な例は、醜状痕です。顔に3cmキズが残れば12級ですから、自賠責保険で224万円、弁護士に依頼すれば290万円の慰謝料に膨らみます。現在の医療技術では小さいキズは限りなく消すことができます。それを「顔のキズが治るまで、治療費をださせるのだ!」とすれば、キズが消えて後遺障害は「なし」ですから、290万円を失います。そして、完全に消すまで保険会社に出させた治療費は20万円程度でしょうか。秋葉に事前に相談していれば、大損は防げたのです。6カ月後に後遺障害申請、解決で224~290万円をもらってから、健保を使ってゆっくり治せば良いだけの事です。自腹の治療費の出費はたったの7万円程度かもしれません。なのに完治まで治療費を相手に出させる選択をする被害者さんの多い事・・損得勘定もせず、被害者感情が先行してしまうのでしょう。
 また、高次脳機能障害の方でたまに目にするのは、被害者が目安となる1年が経っても動かず、先に相手保険会社から主治医に医療照会をされて、「後遺障害はない」との言質を取られて、大ピンチの状態からのスタートとなってしまうケースです。まず、保険会社に悪気はないと思います。スケジュール的に「1年後経ったので、そろそろ症状固定を進めるか」、と主治医に働きかけたに過ぎません。一方の医師ですが、軽度の高次脳機能障害は一見わからないものです。主治医ですら後遺症を詳細に把握できないことがあります。とくに急性期治療だけをした医師は、リハビリで転院した昔の患者への関心を失います。手術が成功し、命を助けて、後はリハビリ先へ、その医師の仕事は終わっているのです。転院後の症状の経過など追っていません。何より、完治を目指して治療に努めた医師こそ、後遺症など認めたくない感情も働くはずです。そのような時に、保険会社から医療照会がきた・・・被害者が後遺障害申請へ自ら動かず、保険会社に先を越された形ですが、これも全国で頻発していると思います。
結論、治療を遅滞なく改善に努め、速やかに後遺障害の認定を得て、賠償交渉へ進める、これらを計画的に進めることが被害者の王道と思います。その策定が難しいのであれば、できるだけ早く秋葉へご連絡頂ければと思います。作戦会議は早いに越したことはありません。
また、高次脳機能障害の方でたまに目にするのは、被害者が目安となる1年が経っても動かず、先に相手保険会社から主治医に医療照会をされて、「後遺障害はない」との言質を取られて、大ピンチの状態からのスタートとなってしまうケースです。まず、保険会社に悪気はないと思います。スケジュール的に「1年後経ったので、そろそろ症状固定を進めるか」、と主治医に働きかけたに過ぎません。一方の医師ですが、軽度の高次脳機能障害は一見わからないものです。主治医ですら後遺症を詳細に把握できないことがあります。とくに急性期治療だけをした医師は、リハビリで転院した昔の患者への関心を失います。手術が成功し、命を助けて、後はリハビリ先へ、その医師の仕事は終わっているのです。転院後の症状の経過など追っていません。何より、完治を目指して治療に努めた医師こそ、後遺症など認めたくない感情も働くはずです。そのような時に、保険会社から医療照会がきた・・・被害者が後遺障害申請へ自ら動かず、保険会社に先を越された形ですが、これも全国で頻発していると思います。
結論、治療を遅滞なく改善に努め、速やかに後遺障害の認定を得て、賠償交渉へ進める、これらを計画的に進めることが被害者の王道と思います。その策定が難しいのであれば、できるだけ早く秋葉へご連絡頂ければと思います。作戦会議は早いに越したことはありません。
神経麻痺による下肢の関節可動域制限、その計測は自動値で判定します。この基本ですら、医師側は把握していません。つまり、必要な検査を欠いたまま、計測も不完全、そして不正確な診断書が審査に渡り、等級が薄められてしまいます。
本件は、骨盤骨折・仙腸関節の脱臼を原因とした下肢の麻痺です。後遺障害を立証する作業を抜かりなく進める必要があります。
残念ながら、被害者側でしっかり立証しなければ、正当な賠償金にたどり着くことはできません。もし、このページにたどり着いた被害者さん、およびご家族の皆様、ご相談をお待ちしております。
 今日も日本のどこかで等級を取りそびれている被害者さんがいるはずです
今日も日本のどこかで等級を取りそびれている被害者さんがいるはずです
【事案】
横断歩道を横断中、左方より自動車の衝突により転倒、直ちに救急搬送された。診断名は骨盤輪の骨折と仙腸関節の脱臼、不安定型の骨盤骨折となった。
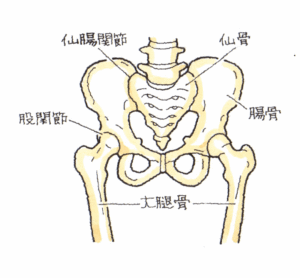
続きを読む »
足首や足指が自らの意志で曲がらない・・弊所では、このような神経麻痺を伴う下肢の重傷者の受任が多く、ちょくちょく、この検査が必要となります。本日は医師のご許可を頂き、検査に立ち会いました。
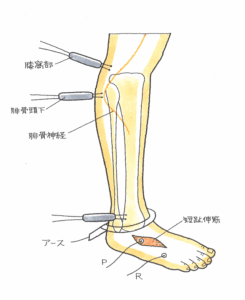
今回は技師さんではなく、医師が自ら検査を行いました。脛骨の変形がひどく、下腿の皮膚の状態も良くありません。神経に届くかどうかを含め、端子をあてる部分に苦慮しているようでした。あらかじめ、足関節と足趾の可動をチェックし、指の可動感や触覚など、触診&問診してしてからの検査でした。自覚している感覚と検査数値を対比する流れ・・単なる技師ではない手法・観点を目にして、「さすがだなぁ」と感心しました。
検査後、腓骨神経麻痺だけではなく、脛骨神経麻痺の頻度や顔面の三叉神経麻痺などの検査について重ねて質問させて頂きました。お忙しい中、ご迷惑だったと思います。 丁寧、的確、被害者への理解・・大病院でなくても、クリニックには優れた医師が存在しています。不謹慎な言いようですが、やさしくて美人の先生でした。ありがとうございました。 被害者さんと後ろ髪を引かれるように院を後にしました。
鎖骨骨折・脱臼では、弊所は15年間無敗記録を更新中です(すべて等級認定)。
この15年、鎖骨骨折をみていますと、医学の進歩を実感します。折れた鎖骨を金属プレートで固定する術式が確立して以来、鎖骨変形での認定は減少傾向です。かつては、余程の骨折でない限り手術は選択されず、外側からぐるぐる巻きで固定していました。すると、骨折部が盛り上がって癒合、ややズレて癒合、結果として変形癒合の認定となりました。そのような変形癒合を防ぐために、手術での固定が必要なのです( ↓ レントゲン)。
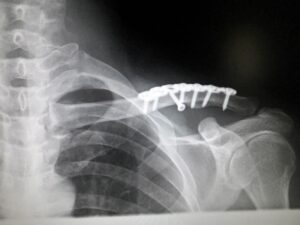 そのプレート固定術も日進月歩、プレートの形状が向上しています。鎖骨のカーブに沿って曲がりを加えたもの、そのバリエーションが増えたと思います。鎖骨にジャストフィットすれば、きれいに接合しますし、仮骨形成で太くなることも防げます。治療上は良い事ですが、後の賠償問題として12級5号「鎖骨の変形」が認定されないことに繋がります。事実、本件を含めて鎖骨の変形癒合は減少していると思います。
そのプレート固定術も日進月歩、プレートの形状が向上しています。鎖骨のカーブに沿って曲がりを加えたもの、そのバリエーションが増えたと思います。鎖骨にジャストフィットすれば、きれいに接合しますし、仮骨形成で太くなることも防げます。治療上は良い事ですが、後の賠償問題として12級5号「鎖骨の変形」が認定されないことに繋がります。事実、本件を含めて鎖骨の変形癒合は減少していると思います。
それでも、骨折するほどの衝撃が加わった人体への破壊です。骨癒合が良好であっても、痛みや不具合は数年は残るものです。その後遺症について、丁寧に14級9号「神経症状」をつける仕事が望まれます。弊所の無敗記録、実は、この「せめて14級9号を抑える作業」に支えられていると言っても過言ではありません。
高次脳機能障害は主に精神面の障害にスポットが当たりますが、身体に麻痺を残すことも珍しくありません。よく、クモ膜下出血で倒れた高齢者が、その後遺症で半身麻痺に陥るケースがあります。これら脳性麻痺は、手足の一部に残ることもあります。本件では、上肢、とくに手指の麻痺についての立証が勝負を決めました。
医師に任せっきりですと、審査側に正確な障害が伝わらないことがあります。本例は、身体麻痺の立証について参考になる実績と思います。7級と5級では、自賠責保険で約523万円の差額となり、その後の賠償金では1千万円以上も差がつくことがあるのです。その重大さを予見した弁護士は、秋葉へ依頼したのです。
 私共は、最初から等級を想定して作業を進める事務所なのです
私共は、最初から等級を想定して作業を進める事務所なのです
【事案】
自転車で交差点を横断、自動車と出合い頭衝突したもの。左側頭部の急性硬膜下血種により、緊急開頭手術を行う。また、右側にも脳挫傷があり、対側損傷の重傷となった。受任した弁護士から早期に依頼を受けることになった。 【問題点】
高次脳機能障害は必至の状態。若さゆえの回復体力は幸いしたが・・
・自転車側に過失が相当課される。40:60が基本。
・幸い、手術後の回復は順調であったが、せん妄状態が続いた。また、本人の病識が乏しいゆえに、回復後の問題行動が予想された。
・精神面に加え、上肢の麻痺が残り、その部分について評価が必要となった。
・今後の治療期間の長期化が、受験勉強や続く卒業・進学への支障となる。 続きを読む »
左右の瞳の色が違う、一瞬、異様な印象を受けますが、実に魅力的です。交通事故外傷で、眼球の障害は珍しい部類に入ります。強いてあげると、虹彩離断があります。
外傷による眼球の障害 👉 虹彩離断(こうさいりだん)
オッドアイには先天性と後天性があります。外傷によるものは、後天性になります。虹彩離断は手術である程度の改善が見込めます。しかし、視力や視界に問題がなければ、そのまま(保存療法)もあるようです。
 猫ちゃんによくみかけます。ワンちゃんでは、シベリアンハスキーに多いようです。
以下、少し調べてみました。
<Wikipediaさま、その他文献より>
(1)概要
猫ちゃんによくみかけます。ワンちゃんでは、シベリアンハスキーに多いようです。
以下、少し調べてみました。
<Wikipediaさま、その他文献より>
(1)概要
虹彩異色症(こうさいいしょくしょう)、英語ではヘテロクロミア(Heterochromia)は、左右の眼で虹彩の色が異なる、もしくは、一方の瞳の虹彩の一部が変色する形質のこと。俗にオッド・アイ(odd-eye)とも呼ばれる。名称だけでなく発症割合としても、ヒトよりもイヌやネコが発症する場合が多い。
ネコの場合、日本では、一方が黄色(銅の色)、他方が青色の虹彩を持つ場合、金目銀目とも呼ばれる。白猫に多く発症し、青色の側に聴覚障害を併発している場合もある。タイ王国では「白い宝石」を意味する「カオマニー(Kaomani)」の名で呼ばれ、瞳については特に「ダイヤモンドの瞳」と称される。イヌの場合、シベリアンハスキーに限っては虹彩異常ではない。
ヒトの場合は、先天的な特徴として現れるほか、ワールデンブルグ症候群、まだら症・ぶち症(英語版)等の遺伝子疾患、後天的にはホルネル症候群、虹彩毛様体炎、緑内障、または、虹彩萎縮や、放射線などによる虹彩の損傷等の要因によって現れる。また、先天性虹彩異色は白人に多いという傾向が指摘されている。また、虹彩異色毛様体炎等によっても、両方の虹彩の色が異なったりする。 (2)オッドアイになる原因
左右の眼のメラニン色素の量の違いです。眼のメラニン色素の量が異なる場合に生じます。
① ...
「主治医が後遺症と診断したのに、なんで非該当なんですか(怒)!」
後遺障害の審査で「非該当」の結果となった被害者さん、その憤慨です。
その怒りの矛先は、第一に保険会社、第二に医師ではないでしょうか。医師にしてみれば、保険請求のことなど知ったこっちゃない立場です。であっても、真面目な医師こそ、患者と保険会社の板挟みに苦慮しているのです。
そもそも、後遺症とは「治らなった状態」を指します。自賠責保険が認定する後遺障害は、「治らなかった状態の中から、自賠責保険が規定する障害の基準を満たすもの」です。つまり、独自の基準で絞られていると言えます。だからこそ、医師が後遺症と診断したからと言って、イコール後遺障害ではないのです。
本件の医師も、後遺障害診断書の記載の際に、口酸っぱく釘を刺しているのです。
 正直、再請求を覚悟してましたので、初回で取れてよかったです
正直、再請求を覚悟してましたので、初回で取れてよかったです
【事案】
自動車の助手席に搭乗中、後続車の追突を受けたため、負傷した。直後から頚部痛、左上肢の痺れ等、強烈な神経症状に悩まされる。 【問題点】
事故から1週間後に縁あってご相談を頂くことができたため、適切な治療・保険請求方針を設計することができたが、事故前から腰部の症状でかかっている整形外科への通院だったため、既往症が気になった。また、担当する理学療法士から「150日が経過すると、リハビリ回数に制限が出る。」と言われ、予約が取りにくくなる可能性を秘めていた。 【立証ポイント】
既往症については、診断名に加えず、主たる頚椎の症状に特化してリハビリをしていただくこととした。また、「150日~」という問題については、医師への伝え方を入念に練習させて、本人から伝えてもらったところ、「健康保険を使っている訳ではないので、保険会社から何か言われない限りは、現在の治療頻度で問題ない。」という言質を取った。また、早い段階で医師からMRI検査を打診されるなど、順調な経過を辿っていた。
いよいよ後遺障害診断になって、主治医から「仮に後遺障害が認定されなかったとしても、判断するのは私ではないから責任は持てないよ!」と何度も言われてしまった。責めるつもりは毛頭ないが、過去に「非該当」を責めてきた患者がいたことは想像に難くない…。
事故当日から症状固定まで、1箇所の整形外科に通院していたため、医療照会の恐れもなく、通常通り40日で14級9号が認定された。
根治療なので約2ヶ月を要しました。数年ぶりの歯科通いでしたが、大きな変化として、クラウンに対する健保適用の拡大です。 歯の後遺障害、復習 👉 顔面の後遺障害 ⑧ 歯の後遺障害 元々、金ピカ・銀ピカの金属を被せる場合は健保適用です。セラミックや、インプラントなど、白く仕上げるものは自由診療で高くついたのです。今回、白いプラスチック製でも健保OKとなっていました。自費負担が5000円位と、大変に経済的です。今度、別の歯のクラウンがダメになったら、健保で白くできます。よかった。 (以下、厚生省のHPより)
CAD/CAM冠(キャドキャムかん)・・歯の模型をコンピューターでスキャン、プラスチックとセラミックの混合材で形成する被せ物(歯)です。自由診療となるセラミック製よりは強度が落ち、将来的に変色することがデメリットです。しかし、白い歯を安価で保つことのメリットが上回ると思います。
それでも、自由診療でバリバリ稼ぐぞ!と言った歯科医では、この健保治療をしてくれそうにありません。通っていた歯科医は大丈夫ですが、都心の歯科医にて健保治療を押し通すのは、過酷な戦いを強いられます。 戦いの記録 👉 夏休み特別企画~歯医者の恐怖 最近のニュースで、きぬた歯科へのグーグル(だったかな?)の書き込みで、患者に成りすまして悪評を書いた都内の歯科医が、開示請求によって明らかになったそうです。同業者の嫉妬、どの業界でも怖いものです。
もう、最初から肋骨変形狙いでした。左右14本バキバキで、14級ではかわいそうです。おそらく審査側も同じ感想をもつはずです。初期の相談から、丁寧にフォローを続けて、体幹骨の変形12級を鎖骨・肋骨双方で達成しました。 その後の賠償交渉では、本来、多額の逸失利益の見込めない鎖骨・肋骨の変形でありながら、連携弁護士はしっかり交渉、がっつり確保しました。折れ方や治療経緯をみれば、痛み・不具合の残存は強く残るはず、逸失利益が生じて然るべきと思います。
 なかなか取れない肋骨変形、弊所では3例目の成功です
なかなか取れない肋骨変形、弊所では3例目の成功です
【事案】
自宅の敷地内に停車中、自車からドアを開けて荷物を降ろしている際、後方から前方不注意の自動車の衝突を受け、体がドアに挟まれ受傷したもの。右鎖骨と左右14本の肋骨が折れた。 【問題点】
当初、退勤時であることから労災適用の可能性があった。ただし、途中の買い物により、寄り道で免責の可能性が・・。トライしてみましょうと申請のところ、労災OKとなった。
症状としては、骨癒合が中々進まず、激痛に耐えながら症状固定まで13カ月を要することに。また、症状固定後も、リハビリしていた整形外科が閉院してしまうなど、山あり谷ありであった。
当初から注力した部位は、肋骨の変形癒合(12級5号)。「裸体で確認できる」ことが条件であるが、多くの場合、外側から確認できるほどの変形に至らない。 【立証ポイント】
骨癒合をじっくり待って、仕上げの作業に移った。鎖骨の撮影は慣れたもので、簡単に変形・左右差を確認できた。肋骨は、家族に協力により撮影角度などを工夫して残した。また、治療経過や困窮点など、文章4頁で補完した。
続きを読む »
前回 👉 後遺障害診断書に無駄な記載 ① ③ 職業
これは無駄と言うか、無理に書かれない方が良い情報です。このシリーズに挙げることをためらいましたが・・あえて書きましょう。
医師によっては、患者の名前や住所、生年月日を事務方や患者本人に、あらかじめ記載させる院もあります。そのような患者情報の欄の中で、職業欄はそう重要ではないため、空欄のままとする医師が多いものです。私共も空欄だからと言って、「先生、職業欄に”会社員”と記載が漏れています」など、わざわざ言わないものです。ところが、訴えの信憑性が検討される”むち打ちの14級9号”では、少し気を遣います。例えば、以下の職業はそのまま書くより、書かない方が良いと・・ 〇 タクシー運転手
おそらく、保険会社の社員では、タクシーの運ちゃんに偏見を持っている人が多いと思います。内心、「タクシー運転手は事故慣れしているので、嘘くさく半年も通ったのでは?」と、疑念される事を懸念してしまうのです。むち打ちですぐ温泉療養をしたがるので、保険会社から嫌われています。
 〇 生保外交員
〇 生保外交員
保険慣れしており、生保のおばちゃんは、都合よく会社員と自営業者の立場をとります。何より、外務員(ほぼ自由業)ですから、通院日数を稼ぎやすいのです。通院の傷害保険に入っていれば、〇日いくらで保険金がでますので、頑張って通うのでは・・と思われます。どうしても、過剰通院と思われる危機感を覚えてしまうのです。 〇 水商売全般
こちらも残念ながら、保険会社から疑念を持たれがちです。とくに、休業損害で、自分で書いたいい加減な(お手盛り)休業損害証明書が上がってくれば、胡散臭い被害者成立です。源泉徴収票のない自営業者全般に言えますが、第3者の証明が乏しいのです。まして、税金の申告をしていないキャバ嬢(自営業者が多いのです)は、その休業の証明に受任した弁護士も苦慮します。かつて、病院に通って休業しているはずが、(店とグルで)出勤していた方もおりました。
やはり、お堅い会社員や公務員の肩書が安心できます。職業によっては、あまり具体的に書きたくありません。せいぜい自営業と記載頂くようにしています。 〇 一部上場企業
逆に、「〇紅」「〇下電器」「〇ニー」など、名の知れた大企業の方は、その信用は絶大です。1日あたりの給与が3万円以上あるような方は、慰謝料や保険金の為に、必死に通院日数を稼ぎません。そもそも、多忙で責任のある部署についていれば、通いたくても通えないのです。そのような身分の方が、業務時間を削ってまで何日も通っている・・症状の深刻度・信用度は爆上がりです。そこで、職業欄にあえて企業名を記載頂いたこともありました。 画像に写る骨折など、はっきりした証拠のない、自分が「痛い」と言っているだけの打撲捻挫での申請には、この職業欄にちょっと気を付けることになります。もちろん、有名企業以外の職業の被害者さんであっても、いたって真面目な方で、ひどい症状に悩まされての申請もあります。そのような人達の信用を担保しなければなりません。そこで、医師が職業欄にタクシー運転手と書こうとした瞬間、「先生、簡単に”会社員”でいいです」と言いたくなるのです。
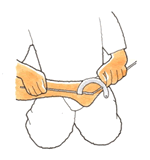
症状や障害の状態によって、後遺障害診断書の記載項目は絞られます。すべての欄に記載する必要はありません。当たり前ですが、腕の骨折で、目や耳の障害の欄に記載しないでしょう。私達は医師面談の際に、「先生、そこの記載は必要ないです」とお伝えすることがあります。医師や病院スタッフに対し、いらぬご負担となるからです。ご多忙の中の記載依頼ですから、病院側への配慮です。このサイトを医師が観ているとは思いませんが、いくつか挙げてみます。 ① 頚部の運動障害
打撲捻挫の類で、首が曲がりづらくなったことなど、自賠責保険は認めてくれません。何度に制限されようと、審査上はスルーされます。この角度が必要となるのは、頚椎の骨折・脱臼、あるいは固定術施行の場合です。わざわざ、計測頂くのは申し訳なく、よく提言しています。しかし、医師の無駄な記載率1位だと思う位、ここをしっかり計測・記入下さる先生が多いのです。
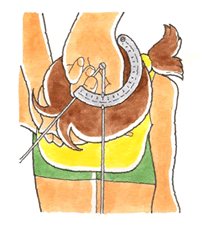
② 関節機能障害
上肢・下肢の骨折後、関節の可動域が制限されることがあります。ただし、画像上「曲がらなくなった」ことがわかるような、骨癒合後の変形や転位(骨がずれてくっつく)、骨が癒合しなかった場合など、物理的に関節が曲がらなくなった状態が障害認定の前提です。つまり、問題なく癒合した場合、可動域制限があっても障害認定は否定されます。明らかにひびが入った程度の骨折で、関節の角度がひどくても、「高度な可動域制限は起きないはず」との結果は見えています。可動域制限を装う悪だくみに加担しないため、嘘や大げさな記録は当然にダメです。嘘くさい角度など、かえって悪印象、痛み・不具合の14級9号の審査に悪影響すらあると思っています。
また、この30年間の整復術をみていますと、金属(プレートや髄内釘、ワイヤーなど)が、手術の技術と共に進歩しており、可動域制限なく治る傾向です。昔と違って、ヤブは少なくなったと思います。おかげで私共にとっては、機能障害の等級は取りづらくなった印象です。もちろん、患者さんにとっては良い事に違いありません。したがって、明らかに12級レベルの制限がなく治ってる場合や、ほぼ正常値に回復しているのであれば、無駄な計測・記入は控えてもよいと思います。
 ① ②いずれも、医師によっては「通例として、受傷箇所の計測・記録はするもの」と律儀に考えます。その場合は従うようにしています。
つづく 👉 後遺障害診断書に無駄な記載 ②
① ②いずれも、医師によっては「通例として、受傷箇所の計測・記録はするもの」と律儀に考えます。その場合は従うようにしています。
つづく 👉 後遺障害診断書に無駄な記載 ②