交通事故被害者、とりわけむち打ち患者が愛してやまない、整骨院(接骨院)。
私自身、体育会時代と違い、大人になってからは体を痛めた経験はほとんどなく、お医者さんはもちろん、治療機関とはまったく無縁でした。しかし、この節、健康診断なども含め、病院に行く機会がありました。その流れで痛みのある肩を、近隣の整骨院で施術してもらいした。食わず嫌いはいけません。何事も経験です。
徒手の技術はマッサージとは違い、ポイントを絞り的確に筋肉をほぐしていきます。これだけでも気持ちがよい。そして、施術の目玉はハイボルト!、通常の電気治療とは格別の感じです。肩を曲げ伸ばししながら、ぐりぐり当ててきます。このビリビリ感は確かに「効いている」感じがします。下は伊藤超音波社さんのスタンダード機種、アマゾンでも買えます。値段は2,472,500円です。
 さて、数回の継続で改善はみられるか・・また報告します。
さて、数回の継続で改善はみられるか・・また報告します。
 最近、ハイボルト治療の事を思い出したので少しネタに…
最近、ハイボルト治療の事を思い出したので少しネタに…
近年は整形外科でも導入が増えてきたハイボルト治療器 名前の通り高電圧治療だ。
筋肉の痛みは、筋肉が固まり、毛細血管が圧迫されて血流が悪くなり、疼痛発生物質がとどまって痛みを発生させている状態。 損傷している筋肉・腱・靭帯・関節包(以下軟部組織と言う)に高電圧を流すことで、強制的に筋肉を収縮、弛緩させて血流を最大にあげ、組織の修復を図ることが出来る。
筋肉が固まり、関節包や靭帯まで固くなったり、癒着した状態では、血行不良で痛みも出るし、関節もどんどん固まってくるし、損傷した部分の修復ができない。そんな癒着を起こし動かなくなった筋肉を、動く筋肉に変える事ができ、血流を上げて組織の修復が可能となる。
神経に高圧電流を通すことで、脳に神経が痛みと言う電気信号を伝えるのですが、痛みの信号を遮断する事ができます。
電気を流す際、いきなり強い電圧でスタートする施術者がいるけど、 それはさすがに驚くと思います(;・∀・)
僕は電気が苦手な方なので、最初は弱い電流で流してもらい、慣れてきてから強くして貰っています。 一度こんな感じかと分かってしまえば、全く問題ありません。
ムチウチ後のリハビリでハイボルト治療を取り入れている整形にかかる際は、是非最初は弱い電圧からお願いしますと、子羊の様に訴えて下さいね。 そうすると、優しくされます(笑)
私個人的にはとても良い治療機器だと思いますよ!
交通事故では、足の甲を自動車のタイヤに踏みつけられた、自転車で交差点を横断中に自動車の巻き込みで足が自動車と自転車に挟まれた、変わった例ではフォークリフト、積み荷のリフトが足の甲に落ちたなどの受傷を経験しています。
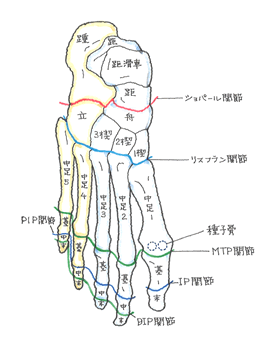
中足骨とは、足の指につながる足の甲、5本の骨です。5本ある中足骨の小指側の一本が最も折れやすく、長距離の歩行により折れることがあるので、行軍骨折との呼称もあります。疲労が重なり、いつの間にか折れていた・・疲労骨折の好発部位でもあります。
(1)病態
細い骨なので、折れやすく、癒合し易いとも言えます。ただし、足には体重がかかるので、当然に痛みから歩行に支障はあります。後遺障害の対象となるのは、複数の中足骨に、転位のある骨折をしたとき、粉砕骨折や挫滅骨折したときに限られ、単独骨折で、早期に固定術を受けたものは、後遺障害を残すことは少なく、14級の認定を取るにも工夫が要ります。 (2)症状
受傷直後から足部の強い痛みと腫れと皮下手血、足に体重をかけて立つと激痛でしょうか。 (3)治療
亀裂骨折(ひび)程度ですと、レントゲンで骨折様態を確認後、消炎鎮痛処置で帰されます。亀裂骨折の多くは、3~4週のギプスシーネ固定(わずかな亀裂なら、テーピングも用います)を経て、保存療法のようです。折れ方により転位(骨がズレてくっつく)の危険性があれば、ようやく手術で固定します。固定と言っても、細い骨なのでプレートより、小型のスクリュー(ネジ)やワイヤー(針金のようなもの)固定が多くなります。
深刻な例は、足首側のリスフラン関節、足指側のMTP関節の脱臼を伴うケースです。足裏のアーチ構造が崩れるので、体重をかけて立つことができなくなります。そのようなケースでは手術での整復は必須となります。折れ方により、軽重症の差が広い部位と言えます。
すべての骨折に言えますが、癒合までは患部を動かさないようにします。ただし、固定が過度に長期間になると、関節拘縮を起こします。したがって、癒合の進行に問題がなく、転位が無ければ、固定の解除を急ぎたいところです。 (4)後遺障害のポイント
普通に癒合が進めば、深刻な障害を残すことはありません。自賠責保険は、他の骨折に同じく、折れ方と癒合状態に注目しています。破裂骨折、挫滅骨折の類は元通りの整復が難しく、手術でどこまで整復させるかにかかります。やっかいなのは、リスフラン靭帯断裂を伴う剥離骨折(はくりこっせつ)です。靭帯が付着している部分が「べりっ」とはがれ、靭帯がゴムのように骨片を引っ張るので、くっつきが悪いのです。その場合、スクリューを打ち付けて骨折部を固定します。 ○ 変形や転位を残せば、12級13号「局部に頑固な神経症状を残すもの」が対象となります。もっとも、部位的に変形や転位を残さないように治療します。歩くと痛いので。 ○ 手術で整復した場合や、保存療法でも癒合に問題がない場合、痛みや不具合の一貫性から、14級9号の余地を残します。 ○ MTP関節の脱臼を伴う場合は、足指の可動域制限に注目します。指の可動域を丁寧に計測して、足趾の機能障害を審査に付します。 軽い障害から重い障害まで、以下、数々の認定例を見て頂いた方が早いと思います。理屈より実例です。 微妙な骨折だが認定の例 👉 14級9号:中足骨不全骨折?(20代女性・千葉県) ボルト3本で固定した例 👉 14級9号:第1中足骨骨折(50代男性・神奈川県) 珍しい第5以外すべて骨折の例 👉 14級9号:第1~4中足骨骨折(40代女性・神奈川県) 足指の機能障害にフォーカスした申請&認定 👉 続きを読む »
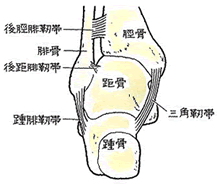
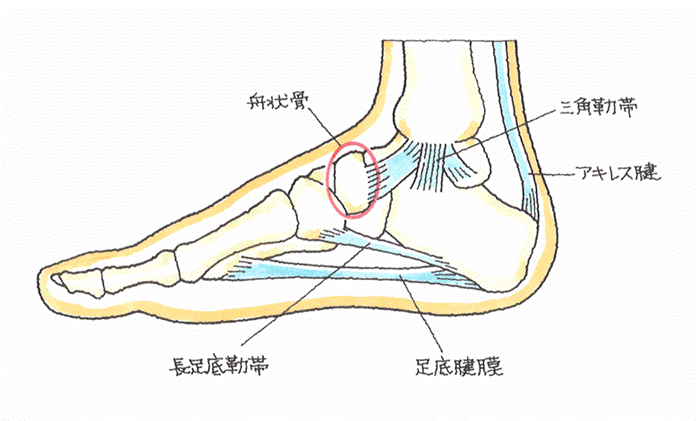
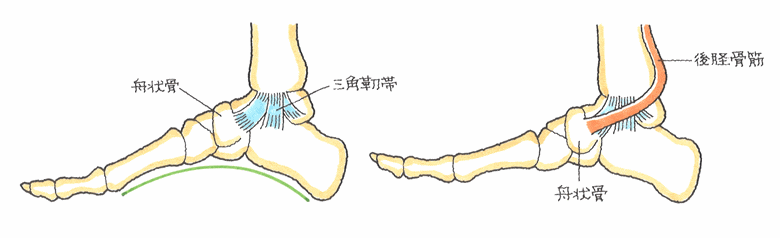
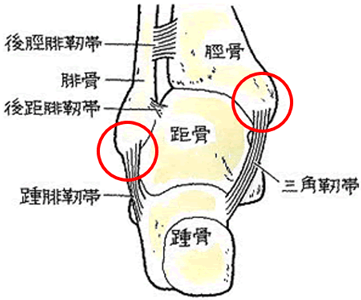
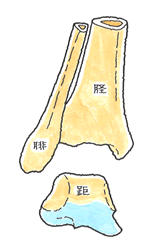
𦙾腓靱帯損傷(けいひじんたいそんしょう) (1)病態
前距腓靭帯よりも、上側に位置し、前方を前脛腓靱帯、後方は、後脛腓靱帯と呼び、脛骨と腓骨の下部を離れないように締結しています。
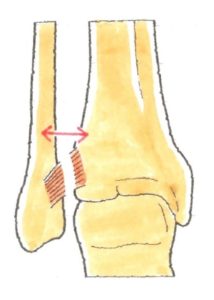
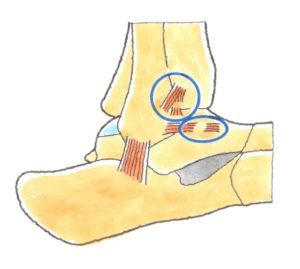
脛骨と腓骨は距骨を内外側から挟み込むソケットであり、その役目を果たすため、脛腓靱帯により、脛腓間をしっかり連結しています。脛腓靱帯損傷で、脛腓間の連結が緩むと、距骨の円滑な運動が損なわれて、距骨軟骨面である滑車が、脛骨や腓骨の関節面と衝突、関節軟骨の骨折や変形を生ずる原因となるのです。転落で着地するときに、足首を捻ると、その衝撃で距骨が脛骨と腓骨の間に潜り込み、脛骨と腓骨間が拡がり、この2つの骨を締結している前脛腓靭帯が損傷するのです。 (2)症状
症状は、足首前方の痛みと腫れですが、引き延ばされた、もしくは部分断裂では、大きな腫れや、強い痛みはありません。しかし、前脛腓靭帯と前距腓靱帯の2つが断裂したときは、激痛で、歩けなくなります。 (3)治療
前脛腓靱帯は、他の靭帯よりやや上にあり、触診でこの部分に圧痛があれば、この靭帯の損傷が疑われ、治療は、引き延ばされたものや部分断裂であれば、包帯やテーピングなどでしっかりと固定し、靭帯がくっつくのを待つことになります。
重症の断裂では、腫脹をとるためにスポンジ圧迫のテーピングを5日前後行い、以後は、原則としてギプス包帯固定が行われています。固定をしっかり行わないと靭帯が緩んだまま癒着し、関節が不安定になります。このグレードであれば、4週間前後で痛みはなくなり、6週目からは運動を再開することができます。
しかし、前距腓靱帯と前脛腓靱帯が断裂しているときは、難治性であり、アンカーボルトで固定する手術が選択されます。足首の底・背屈運動では、脛腓靭帯結合部は、1.5mm離開し、前脛腓靱帯にストレスがかかります。ギプス包帯で固定しても、くっつくのに相当の時間がかかり、早期運動療法には馴染まないのです。そこで、靱帯再建術が選択され、時間をかけて注意深くリハビリが行われています。 (4)後遺障害のポイント
歩行中や自転車、バイクの運転中の交通事故で、右足首を捻挫しました。治療先では、どんな姿勢で捻挫したのか、受傷機転が確認されます。その後、痛みのある部位を触診して、どの靱帯が、どの程度損傷しているのか、腫れも参考にしながら、丁寧にチェックされます。最後に、XP撮影で、骨折の有無が検証され、骨折がなければ、なんとなく、ホッとします。 でも、これで診察が終わるのではありません。 次に、靱帯損傷のレベルをエコー検査で確認することになります。部分損傷、断裂では、ギプス固定+早期運動療法が診断され、治療方針が説明されます。
ギプス包帯で固定し、松葉杖の貸し出しで初診は終了します。完全断裂でも腫れが強いときは、入院となり、MRI検査が指示されます。患部に対しては、RICEの処置がなされます。
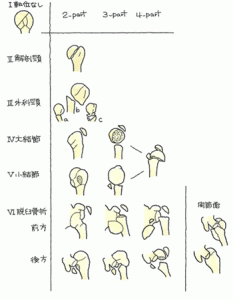
足関節果部骨折(そくかんせつかぶこっせつ)
足関節果部骨折とは、足首のくるぶしの骨折のことです。足関節は、足関節の上にある脛骨と腓骨の遠位端部をソケットに見立てれば、これに、はまり込んでいる距骨、脛骨、腓骨と靭帯でつながっている踵骨の4つの骨で構成されています。交通事故では、バイク対自動車の衝突で、バイクの運転者が跳ね飛ばされたときなど、足関節に強い外力が働くと、足関節周囲の靱帯損傷や脱臼、骨折が生じます。下腿の骨折で最も頻度の高い骨折です。
果部とは、俗に梅干しと呼ばれる出っぱりの部分で、自分で触れて、確認することができます。果部骨折は、内側の脛骨の出っぱりを骨折した内果骨折、外側の腓骨の出っぱりを骨折した外顆骨折、内果と外果の両方を骨折した両果骨折の3つがあります。さらに、脛骨の内果と後果が折れた上に、腓骨の外果を骨折した三果骨折があります。
両果と三果の場合、関節のソケットは破壊され、多くは足関節の脱臼を伴います。さらに、少なからず周辺の靭帯も損傷します。後遺症なく回復することは極めて少ないと言えます。両果、外果、内果は、(4)後遺障害にそれぞれの認定例を挿入しています。また、三果骨折は(コットン骨折)は次回に集中解説します。 続きを読む »
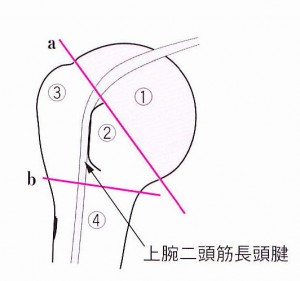
PCL 後十字靱帯損傷(こうじゅうじじんたいそんしょう)
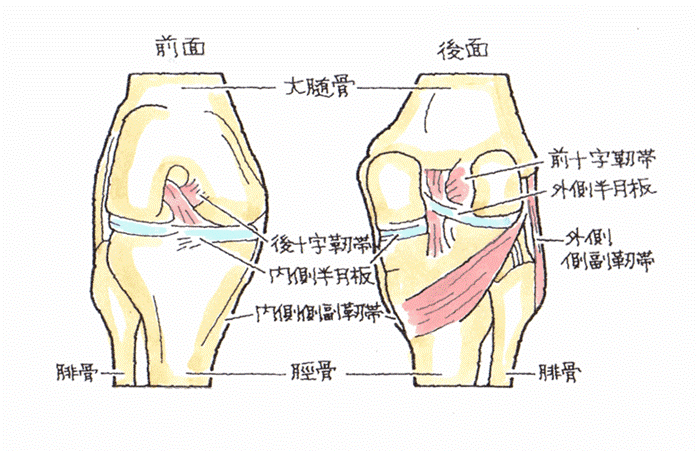
(1)病態
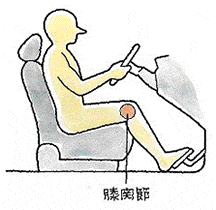
ACL前十字靱帯とPCL後十字靱帯は、共に、膝関節の中にある靭帯で、大腿骨と脛骨をつなぎ、膝関節における前後の動揺性を防止している重要な靱帯です。交通事故では膝をダッシュボードで打ちつけて発症することが多く、ダッシュボードインジュリィ(dashboard injury)と呼んでいますが、PCLだけの単独損傷は、ほとんどありません。
多くは、膝蓋骨骨折、脛骨顆部骨折、MCL損傷を合併するので、実に厄介な外傷となるのです。運転席や助手席で膝を曲げた状態のまま、ダッシュボードに外力・衝撃などによって、膝を打ちつけ、𦙾骨が90°曲がったまま後方に押しやられ、PCL後十字靱帯損傷となるのです。同時に、膝蓋骨骨折、脛骨顆部骨折などに合併して生じることが多いのです。
 (2)症状
(2)症状
後十字靭帯損傷は、前十字靭帯損傷と比べ、機能障害の自覚や痛みが少ないのが特徴です。前十字靭帯損傷に比して、痛みや機能障害の自覚が小さいものの、痛みや腫れは出現します。訴えは、膝蓋骨骨折などの痛みが中心となります。 (3)診断と治療
後十字靭帯損傷とは、靭帯が部分断裂したレベルであり、単独損傷では、大腿四頭筋訓練を中心とした保存療法の適用となります。
自覚症状としては、受傷初期は痛みがありますが、そう長びかないようです。問題は、靭帯が断裂、あるいは部分断裂で伸びてしまうと、膝がぐらつきます。まず、ぐらつきの特性を診断する必要があります。症状をしっかり医師に伝え、その異常に早く気付いてもらわなければなりません。 ◆ この治療を得意としているのは、膝の専門外来、スポーツ外来で、専門医が配置されています。ACL損傷に同じく、PCL損傷も徒手テストと画像から診断をおこないます。町の整形外科医では、湿布だけ出して帰らされることがあります。往々にして、診断が遅れることがありますので注意です。 ① MRI
まずは、損傷の程度を確認、診断名につなげます。骨折を伴う場合は、当然に単純X線写真とCTは実施しているはずです。靭帯を精査するには、加えてMRI(場合によっては関節造影)検査を行います。
ただし、骨折を伴う場合、骨折部に金属(プレート・スクリュー)で固定すると、すぐには検査できません。ハレーション(金属が反射して筋状の線が写る)が起きて、患部が観えなくなってしまうからです。骨折の癒合が優先されますから、毎度、抜釘するまでMRIはお預けとなります。 ② 後方引き出しテスト(posterior sag)
続きを読む »
足の甲の骨=中足骨は折れやすく、とくに小指側の第5中足骨は、長距離歩行でいつの間にか折れる(行軍骨折)、激しいスポーツや長時間の立ち仕事でも折れたりします(疲労骨折)。本件、母趾側第1中足骨の骨折は比較的少ない部位です。それも、横に水平に割れたようで、きっと歩く度に痛かったと思います。 事故状況ですが・・逆走車と言っても、直線道路の対向車ではなく、交差点の左側が一歩通行で、そこからの逆走車です。これも避けるのは難しい事故と言えます。二重の不幸が重なった事故ですが、相手損保はとりあえず0:100対応してくれましたし、自賠責も14級をすんなり認定となりました。現在、連携弁護士の交渉中ですが、良い解決に向かっています。
 これは0:100だよね
これは0:100だよね
14級9号:第1中足骨骨折(50代男性・神奈川県)
【事案】
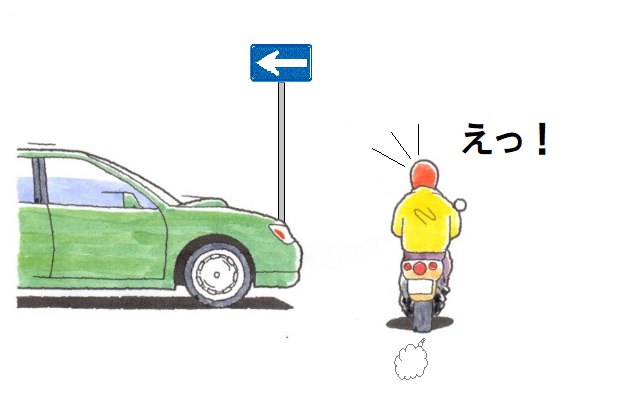
バイクで交差点を走行中、左側から一方通行を逆走してきた自動車と出合い頭衝突したもの。
 続きを読む »
続きを読む »
【事案】
バイクで交差点を走行中、左側から一方通行を逆走してきた自動車と出合い頭衝突したもの。

右足の甲の骨(第1中足骨)を骨折。折れ方が骨に水平に亀裂が入る珍しい折れ方で、ボルト3本で固定した。骨はなんとか癒合するも、足を踏み込む際に生じる痛みが長く続いた。 【問題点】
母足趾の動きにやや制限が残ったが、用廃の基準1/2以下には及ばず。それでも、なんとか等級をつけたい。 【立証ポイント】
症状固定を急いだ。リハビリ先の医師の計測では、やはり用廃には至らず。しかし、丁寧に痛みの説明を記載頂き、適時、検査を続けたレントゲン画像から14級9号は認めて頂いた。 過失割合は判例タイムから、自動車同士なら、20(直進):80(逆走)が基本。バイクvs自動車であれば、バイク側に交通弱者修正を加えて10:90となる。・・・懸念はあったが、相手損保は最初から0:100で折れてくれた。しかし、14級となれば・・1割修正を言ってきそうです。
(令和5年3月)
五十肩の痛み、私、秋葉も今年経験することになりました。
持病なく、さしたるケガもなく、今まで病気らしい病気にかかったことが無い健康優良児であっても、寄る年波を感じるところです。 日常において、それほど困る痛みではありませんが、後ろに腕を回す、ふいに斜め方向に腕を伸ばすなどから、それなりの激痛を感じます。最近は和らいできたと思います。仕事上でも、肩の痛みを訴える大勢の被害者さんと接してきました。おかげで、痛みの表現や感じ方の勉強になりました。
病院に行くほどのことはないのですが、せっかくの機会です。接骨院と整形外科、両者に行ってみました。自ら患者に、これも貴重な体験になります。それぞれレポートします。 1、接骨院
事務所の金澤(柔道整復師)に近隣の院から厳選してもらいました。その院では女性が担当でした。しっかりとした施術であれば、男女の関係はありません。まぁ院としては、中年のおっさん対策なのかもしれません。問診では、肩関節の痛みを緩和したいとリクエストしました。
彼ら柔道整復師は、経験と感性、いわゆる「腕」がものをいう世界と思います。触診から、「三角筋の痛みが原因」と判断しました(そうは思いませんが・・)。お馴染みの電気をあて、さらにハイボルトでグリグリ患部にあてました。そして、曲がり辛かった肩の可動域を広げていきました。前後のマッサージは気持ち良かった印象ですが、ハイボルト後、肩の痛みが増しました。これも症状軽快に向けての痛みなら納得できますが・・。
二回目の施術では、ハイボルト後の痛みを訴えましたが、「それは悪化ではありません」と。そして、またもやハイボルトを・・。「痛い」って言っているのに、何故、ふたたび・・。 私は修行僧ではありません。マゾでもありません。 3度目はありませんでした。 2、整形外科
やっぱり医者じゃないと信用できません。接骨院・整骨院では、レントゲンなど画像を観ずに経験と感性で施術をするものです。触診と勘で判断?とも言えますが、当たればすばらしい治療者となります。しかし、的外れでは無意味な施術、いえ、むしろ悪化します。痛みの増した肩をさすりつつ、近隣の整形外科に行きました。
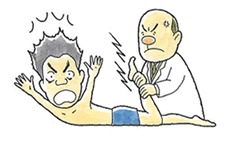
診察で症状を説明したところ、冷たく「単なる五十肩だね」と切り捨てセリフ。(五十肩程度で病院に行くまでもないのか?)なんか、医師の姿勢が高圧的に感じられました。さらに、いきなり腕を掴んで、後ろにぐいっと捻りました。「ギャーッ!」と悲鳴を上げそうでした。最初に言いますと、私はわりと痛みを耐える方です。若い頃ですが、旅行先で脚に切創を負った時は、お酒で消毒しながら、自分で5針縫いました。
しばし悶絶・・。なんで急に曲げるかなぁ。普通、「後ろに曲げますね」とか言わないものか。もっとゆっくり曲げられないのか。正直、医師に対して殺意がわきました。
以前に肩を痛めた依頼者さんを思い出しました。その患者さんも医師にいきなり腕を曲げられ、却って痛めてしまったそうです。お年寄りだったら、肩関節脱臼や棘上筋断裂の危険性だってあります。親の仇のように、なんで急に強引に曲げるのかなぁ。このようは話は被害者さんからよく聞きます。乱雑な医師が多いこと。もっとも、急に曲げる医師は、仕事柄もあるのでしょうが、圧倒的に整形外科医です。おおむね他科のお医者さんは説明も丁寧で、触診の際に気遣いを感じます。このような話はまったく聞きません。
 最後に整骨院でもできる電気とホットパットを指示、リハビリに通うよう言われました。正直、こんな気休めの理学療法で良くなるとは思えません。また、痛み止め薬の処方箋も持たされました。薬を飲む程の痛みではありません。この医師に腕をひねられさえしなければ・・。
理学療法の予約をせず、処方箋を破り捨て、この院への2度目はありませんでした。
最後に整骨院でもできる電気とホットパットを指示、リハビリに通うよう言われました。正直、こんな気休めの理学療法で良くなるとは思えません。また、痛み止め薬の処方箋も持たされました。薬を飲む程の痛みではありません。この医師に腕をひねられさえしなければ・・。
理学療法の予約をせず、処方箋を破り捨て、この院への2度目はありませんでした。
今日は最近事務所内でちょこちょこ話題になる、 睡眠時無呼吸症候群について書いていこうと思います。
なぜこんな話になるかと言うと、
秋葉事務所の秋葉先生が口にするのです。
「最近苦しくて、目が覚める」
「今日は嫌な夢を見た」
そう、睡眠時無呼吸症候群を発症してしまうと、本来体力を回復するために寝ているのに、 呼吸が出来なくなり、寝れば寝るほど疲れてしまう・・・
ところで、睡眠時無呼吸症候群(SAS)と言う名前。 何故ここまで浸透したかご存知でしょうか?
今の社会ではもはや常識ですよね。 おそらく知らない人は絶滅危惧種レベルです。
記憶にある方もたくさんいると思いますが一昔前、山陽新幹線運転手が運転中に居眠りをしてしまった事件。 後の検査で、SASが原因にあたことがわかり、一気に認知度が上がりました。
沢山寝ているのに、常に睡魔が襲ってくる。 寝て起きても疲れが取れておらず、むしろ疲れている。
そんな異変を感じている方、要注意ですよ!
睡眠時無呼吸症候群とは
眠っているときに呼吸停止・低呼吸の状態が引き起こされる病気です。
睡眠時に症状が現れる為、発症していても自覚していない方が多く、
潜在患者数は日本国内で200~300万人にのぼると推定されています。
無呼吸は、医学的に気道の空気の流れが10秒以上止まった状態と定義されています。
無呼吸が7時間のうちに30回以上、または単発で1時間に5回以上確認された場合に、
睡眠時無呼吸症候群の称号が与えられるのです。
本人が感じやすい症状として、日中の強い眠気・夜間の頻尿、無呼吸状態によるさ体内の酸素不足から、朝から頭痛を感じる方は要注意。
最新の認定結果が届きましたので、実績投稿:指シリーズ を再開します。
3本目は、骨折・脱臼に伸筋腱断裂が加わり、小指を除いた4本に障害が残ったケースです。比較的、手指の障害は少ないもので、前任の弁護士も手をこまねいていた様子。何度も言いますが、後遺障害申請を医師任せ、自賠責任せ・・つまり、他人任せ、運任せにしては危険です。事前に障害等級を設計して、計画的に検査・診断書作成を進め、審査側に遺漏なく症状を伝えなければなりません。これをサボると、「何級になるのかな?取りあえず申請してみよう」・・まるでくじ引きになってしまいます。認定漏れがあっても文句言えませんよ。
 後遺障害を設計する気概が必要です!
後遺障害を設計する気概が必要です!
10級7号:手指の骨折・脱臼、伸筋腱断裂(50代女性・神奈川県)
【事案】
バイク運転中、対向車線からの右折自動車の衝突を受ける。手指を損傷、診断名は以下の通り。
・母指(親指)→ 伸筋腱断裂
・示指(人さし指)→ 中手骨開放骨折、伸筋腱断裂
・中指 → 伸筋腱断裂
続きを読む »
今年も高齢者さまのご依頼が続きました。体力やおケガの状態により、頻繁に通院ができないケースが多く、立証作業も困難を極めます。事務所で座っている場合ではありません。本件も現場主義をモットーする弊所の機動力が発揮されました。
 これが私達の仕事です!
これが私達の仕事です!
併合11級(12級6号:上腕骨遠位端骨折・12級相当:下腿皮膚剥奪創)(90代女性・神奈川県)
【事案】
信号のない横断歩道を歩行中、左方から来た原動機付自転車に衝突され受傷、肘を骨折したもの。その他、下肢に皮膚のはがれた痕が広範囲に残存していた。
【事案】
信号のない横断歩道を歩行中、左方から来た原動機付自転車に衝突され受傷、肘を骨折したもの。

【問題点】
後遺障害診断書を依頼する病院には、初期に転院してから一度も行っておらず、診断書を記載してくれるかどうかも不明確であった。さらに、高齢で独歩できず、家族の付き添いの必要から頻繁な検査通院は困難。一回の病院同行で全ての手続きを終わらせる必要があった。
【立証ポイント】
ご家族と病院同行し、主治医に今回の経緯を説明、まずは診断書の記載を快諾してくれた。肘に入っているボルトは抜かない方針であったため、その硬直から可動域の数値も疑いの余地がないものとなった。他の箇所で12級を狙えたので、可動域の12級を併合させるという目的をご家族が理解し、ご協力が得られたことが勝因であったと考える。
※併合の為、分離しています
(平成29年12月)
首都圏は梅雨入り間近ですが、連日暑い日が続いています。暑いといっても風はさらっと乾燥していますので、オープンデッキで食事をするには良い季節です。 さて、5月が特異な月であったのをお気づきでしょうか? 是非カレンダーを剥がす前に確認して下さい。
なんと、金土日が5回ありました。このような月は10年に1度位あるそうです。今月はカレンダーが見やすいな・・と思っていました。
このように、何気ない事でも少し注意して見ると発見があるものです。これは仕事にも生かしたい感性です。
そこで、昨日は仕事の合間に街を散歩しました・・新しい発見はあったのか?
←木挽町のワインバーの入り口。この周辺はビジネス街で平日賑わう反面、土日祝日は閉めてしまう店が多いのです。夜の開店後は気付かなかったが、そのような葛藤があったのか・・。
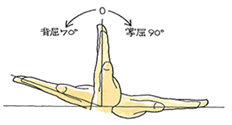
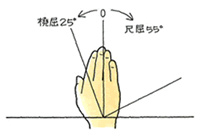
Q、自転車走行中、自動車に交差点で巻き込まれ転倒、左橈骨遠位端骨折となりました。ボルト固定手術を経て、医師からは完治を言われているものの、自覚症状として手首が曲がり辛くなりました。近日中の症状固定を予定しています。医師は骨の癒合に問題はない、MRIでも異常は見られないとのことです。
そこで後遺障害についてお聞きしたいのですが、手関節の可動域について、ケガをした手首の可動域(背屈40°掌屈50°)合計90°であり、ケガをしていない手首の可動域(背屈70°掌屈90°)が160°です。これを法律相談で専門家に見ていただいたら、4分の3以下の制限で12級と聞きました。10級はダメでしょうか?
A、その専門家は参考運動を見落としています。10級か12級か・・・本件の場合、この参考運動(橈屈、尺屈)が明暗を分けます。左右差が2分の1にわずか10°オーバーしているので、「惜しい、10級を逃した」状態です。橈屈、尺屈の計測を加え、この参考運動の左右差が2分の1以下となれば、10°のオーバーを負けてくれるのです。
続きを読む »
初回の相談時に「どこが折れたの?」と質問しても、「足首の骨折です」と返答され、本人も具体的にどこが折れたのかわからないようです。この部位の後遺障害を予断する場合、まず3つを検証します。
1、可動域制限 2、変形 3、神経麻痺関節部の骨折はやっかいで上記3つのうちどれか、もしくは3つ全部、障害が残り易いと言えます。そこでさらに踏み込むためには具体的に6つ聞き込みます。
1、脛骨、腓骨、距骨、踵骨のどれが折れたのか?2、折れた部分は骨幹部、遠位端? 遠位端であれば外顆部、内顆部、それとも前後?
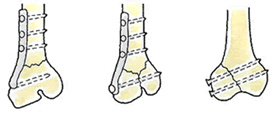
3、骨折の状態は亀裂?開放?粉砕?剥離?、そして固定方法は?現在の癒合状態は?続きを読む »太ももの大腿骨の膝関節に接する部分です。呼び方も「大腿骨遠位端骨折」、「大腿骨顆部骨折」といくつかあります。膝から路面に転倒したり、自動車運転中の場合、衝突でダッシュボードに膝を強打したときに受傷します。 多くは膝周辺の靭帯や半月板、脛骨にも損傷が及び、膝窩動脈損傷を伴う深刻なケースもあります。後遺障害としては変形癒合、人工関節、短縮障害、可動域制限で等級が認められます。
<治療>
基本通り、元通りに整復するにはプレート固定術がとられます。骨幹部(骨の両端を除いた幹の部分)の骨折と違い、ボルトの数や手間、つまり医師の技術が必要です。ひどい整復がなされると、当然、後遺障害も重くなります。 定期的にXPで癒合具合を確認してくださる医師はいい先生です。癒合の監視と運動療法が大事で、とくにCPM※を用いて膝部の屈伸運動訓練を行います。 この術後の処置が良好に進まないと、関節拘縮を起こします。これは文字通り関節が固まった状態で、可動域制限はもちろん、ひどいと足の長さが変わってしまいます。
※ CPM・・・関節可動域改善の回復訓練を促進する機械で、手術後に固まってしまった関節を改善します。「膝関節屈伸運動装置」、「連続関節可動運動機」と訳されます。(写真があるとよかったのですが・・捜索中)
<後遺障害>
以下の項目ですが、同部位の場合、一番重い等級が認定されます。痛み、しびれ等の自覚症状も含みます。
〇 変形癒合 12級8号 まずXPで視認、その他数値的な判定は以下の通りです
先週木曜のレポートです。3件の仕事をまとめてこなすため神奈川県へ。
AM7:00に事務所を出発、首都高経由し東名高速で厚木まで。まず〇〇保険会社へ被害者と同行、追加検査について一括払いの依頼をします。柔和で温厚な担当者さんのおかげで話はスムーズに進みました。 その後厚木・小田原道路間を移動、小田原城のすぐ隣にある横浜検察庁小田原支部へ。ここでは実況見分調書の閲覧の申請です。書記官の方はお昼時にかかわらず親切に対応して下さいました。 それから市内を移動、〇〇整形外科へ別の被害者と同行。診断書の依頼と足首の可動域の計測です。医師の協力により無事に終了しました。
ここ小田原は「総構え」と呼ばれる築城形式で、城下町を城壁ですっかり囲んでしまう、中国の城のようなタイプです。ということは移動はほぼ城内。もちろん城壁はなく普通の街ですが、復元された天守閣がシンボルとして仰げます。 この日は被害者の皆さんに昼食をご馳走になったり、お土産を頂いたりと、各所・関係者の親切、協力もあいまってすっかり神奈川フリークになってしまいました。
その後、都内に1件寄って帰宅しました。時計は10時をまわっています。疲れましたがたまに遠出するのもいいものです。
クライアントのHさん、Iさん、Sさん、ありがとうございました。



 続きを読む »
続きを読む »